Julio Alvarado-Zúñiga
Germán F. Alvarado
Gabriela Egúsquiza-Zuzunaga 2, médico cirujano, especialista en Pediatría
Nilton Yhuri Carreazo
Original breve
Cambios comparativos en la asistencia de pacientes al servicio de emergencia durante la primera ola en el Hospital de Emergencias Pediátricas entre el 2019 y 2020
Comparative changes in emergency department patient attendance at the pediatric emergency hospital during the first wave between 2019 and 2020
Ángela Stramandinoli ![]() 1, Estudiante de Medicina
1, Estudiante de Medicina
Julio Alvarado-Zúñiga ![]() 1, Estudiante de Medicina
1, Estudiante de Medicina
Germán F. Alvarado ![]() 1, médico cirujano, especialista en Epidemiología
1, médico cirujano, especialista en Epidemiología
Gabriela Egúsquiza-Zuzunaga 2, médico cirujano, especialista en Pediatría
Nilton Yhuri Carreazo ![]() 1,2, médico cirujano, especialista en Epidemiología
1,2, médico cirujano, especialista en Epidemiología
1 Escuela de Medicina, Universidad Peruana de Ciencias Aplicadas, Lima, Perú.
2 Hospital de Emergencias Pediátricas, Lima, Perú.
RESUMEN
La pandemia de la COVID-19 cambió el patrón de asistencia de los pacientes a los centros de salud. Se describen los cambios comparativos en la asistencia de pacientes pediátricos que acudieron al servicio de Emergencia del Hospital de emergencias Pediátricas de Lima, Perú, entre las semanas epidemiológicas 10 a 48 del 2019 y 2020. Se analizaron datos sociodemográficos, condición del paciente, tipo de seguro y diagnóstico agrupado según código CIE-10. Se encontró una reducción del 48,2% en el número de atenciones en el 2020 con respecto al 2019 y un aumento de cinco veces el número de atenciones procedentes de localidades diferentes de Lima Metropolitana. Asimismo, se encontró un aumento del 27% en la probabilidad del diagnóstico de «enfermedades infecciosas y parasitarias» y una disminución del 61% en la probabilidad de diagnóstico de «enfermedades del sistema respiratorio».
Palabras clave: Pediatría; Atención de Emergencias; Servicio de Urgencia en Hospital; Pandemia; Prestación de Atención de Salud; Perú; COVID-19 (fuente: DeCS BIREME).
ABSTRACT
The COVID-19 pandemic changed the pattern of patient attendance at healthcare facilities. We describe the comparative changes in the attendance of pediatric patients at the Emergency Department of the Pediatric Emergency Hospital of Lima, Peru, between epidemiological weeks 10 to 48 of 2019 and 2020. Sociodemographic data, patient condition, type of insurance and diagnosis grouped according to ICD-10 code were analyzed. We found a 48.2% reduction in the number of visits in 2020 when compared to 2019, and a five-fold increase in the number of visits from localities other than Metropolitan Lima. Likewise, the probability of diagnosis of "infectious and parasitic diseases" increased by 27% and the probability of diagnosis of "diseases of the respiratory system" decreased by 61%.
Keywords: Pediatrics; Emergency care; Emergency Service, Hospital; Pandemics; Delivery of Health Care; Peru; COVID-19 (source: MeSH NLM).
INTRODUCCIÓN
A finales del 2019 empezó un brote de neumonías, de etiología desconocida, en la localidad de Wuhan, China. El agente causal fue reconocido el 7 de enero del 2020, identificándose un nuevo tipo de coronavirus (SARS-CoV-2) (1,2). Posteriormente, el 30 de enero, la Organización Mundial de la Salud (OMS) declaró esta situación como una «emergencia de salud pública de importancia internacional» (3), para, finalmente, promulgar el estado de pandemia el 11 de marzo del 2020 (4).
En Perú, el primer caso de COVID-19 se confirmó el 6 de marzo del 2020. El 16 de marzo se decretó la cuarentena nacional que duro hasta el 30 de junio (5,6). Según el Centro Nacional de Epidemiología, Prevención y Control de Enfermedades (CDC-Perú) la primera ola se consideró entre la semana epidemiológica 10 y 48 (7). Se desaconsejó a la población en general acudir a los hospitales; lo que retrasó la búsqueda de atención médica (8). Asimismo, Mejía et al. refirieron que en Perú los usuarios expuestos a noticias sobre la pandemia, a través de medios de comunicación experimentaron un aumento de la percepción del miedo (9).
En Italia, Liguoro et al. encontraron una reducción en la asistencia al departamento de emergencia comparando la asistencia de los años 2018, 2019 y 2020 (10). Asimismo, en un hospital universitario de Nueva Jersey en Estados Unidos; hubo una disminución del 70% en la atención de pacientes pediátricos en el servicio de emergencia, sobre todo en marzo, comparado con los años 2018 al 2020 (11).
Debido a la pandemia, algunos estudios han encontrado una disminución significativa en diversos diagnósticos, principalmente aquellos que se encuentran relacionados con enfermedades respiratorias, traumatismos y enfermedades infecciosas (12,13).
A pesar de existir evidencia mundial de la disminución de las atenciones en los centros de salud, existen escasos estudios nacionales realizados en población pediátrica. Por ello, esta investigación tiene el objetivo de describir las características de las atenciones en el servicio de emergencia del Hospital de Emergencias Pediátricas (HEP) durante la pandemia de la COVID-19 y comparar el cambio en la asistencia de los pacientes pediátricos durante las semanas epidemiológicas 10 a 48 de los años 2019 y 2020.
|
MENSAJES CLAVE |
|
Motivación para realizar el estudio: existe una escasez de estudios nacionales sobre el comportamiento epidemiológico de la asistencia a los servicios de emergencia en la población pediátrica, durante la primera ola de la COVID-19. Principales hallazgos: se demuestra una disminución en la asistencia de pacientes pediátricos al servicio de emergencias en el año 2020, al igual que en la presentación de enfermedades respiratorias. Destaca el aumento de enfermedades infecciosas y de traumatismos, envenenamientos y otras causas externas. Implicancias: los hallazgos de este estudio servirán para mejorar la disposición de recursos en los centros de salud, según el reconocimiento de la variación en la distribución de enfermedades en situación de pandemia. |
EL ESTUDIO
Diseño del estudio
Se realizó un estudio transversal retrospectivo, basado en el análisis de una base de datos secundaria de los pacientes atendidos en el servicio de emergencia del HEP ubicado en Lima, Perú durante los años 2019 y 2020.
Población, muestra y muestreo
La población estuvo conformada por 41 470 pacientes pediátricos que acudieron al servicio de emergencias del HEP entre las semanas epidemiológicas 10 a 48 de los años 2019 y 2020. Se utilizó un censo del que se excluyó a pacientes mayores de edad, a los que se retiraron voluntariamente durante su estadía y los registros con datos incompletos.
Procedimientos
La base de datos fue elaborada por el HEP a partir de la información de las historias clínicas. Se obtuvieron los permisos correspondientes de la Oficina de Apoyo a la Docencia e Investigación del hospital. Los datos fueron exportados al programa Excel 2019 para ser anonimizados y se eliminó la información consecutiva de reevaluación en un mismo paciente. Posteriormente, se aplicaron los criterios de exclusión. Por último, la base de datos fue exportada al programa estadístico STATA versión 15 (StataCorp, College Station, TX) para su análisis.
Variables
Las variables principales fueron: el número de asistentes, el mes y la semana de admisión al servicio de emergencia del HEP. Se incluyeron otras variables para caracterizar la demografía de la población estudiada, como edad, sexo, lugar de procedencia, zona de procedencia dentro de Lima Metropolitana, tipo de seguro, condición y destino del paciente y grupo de diagnóstico CIE-10.
Análisis estadístico
Para la descripción de las variables categóricas se usaron frecuencias absolutas y proporciones. Para el cálculo de porcentaje se utilizó el número de diagnósticos agrupados por CIE-10 sobre el número total de pacientes atendidos en el año y se multiplicó por 100. Posteriormente, se determinó la diferencia porcentual entre los años 2020 y 2019. En el análisis bivariado se utilizó la prueba de chi cuadrado. La razón de prevalencia (RP) cruda y el intervalo de confianza al 95% se calculó para cada categoría de diagnóstico como la proporción de pacientes atendidos durante el período pandémico, dividida entre la proporción de pacientes durante el período prepandémico.
Aspectos éticos
El presente estudio tuvo la aprobación del Subcomité de Ética e Investigación (CEI) de la Universidad Peruana de Ciencias Aplicadas (UPC). Al basarse en el análisis de una base de datos de las historias clínicas de un hospital público, se procedió a anonimizar los datos que permitan el reconocimiento de los pacientes. No se discriminó ningún registro por sexo, edad, lugar de procedencia o estado socioeconómico. Debido a que la información se obtuvo de una base de datos no se requirió de consentimiento informado. El código del Registro de Proyectos de Investigación en Salud (PRISA) del Instituto Nacional de Salud de Perú fue EI00000002568.
HALLAZGOS
A inicios del 2020 se aprecia una reducción del promedio de pacientes atendidos (Figura 1). Después de la orden del estado de emergencia y del aislamiento social obligatorio, el servicio de emergencia del HEP mostro una disminución del número de pacientes atendidos, de 669 en el 2019 a 326 en el 2020. A partir de la semana 25 se presenta un aumento gradual de las atenciones. En la semana 45 se observa un aumento con su pico máximo en la semana 47 con 970 atenciones en el 2020.
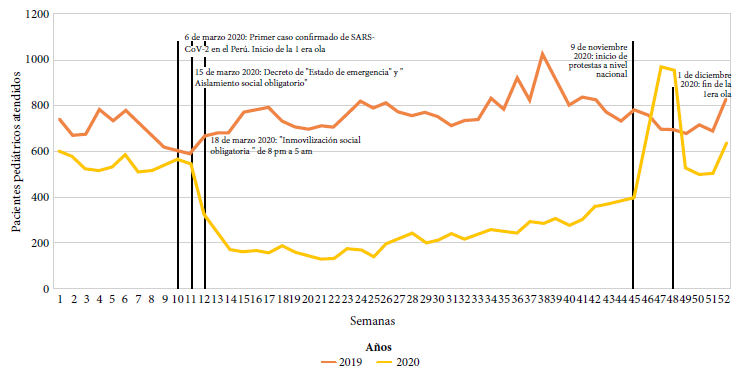
Figura 1. Asistencia de pacientes pediátricos por semanas en el servicio de emergencias del Hospital de Emergencias Pediátricas entre los años 2019 y 2020 (n=57 845).
En la Tabla 1 se resalta la disminución promedio del 10,2% de atenciones a preescolares en el 2020. En el caso de la procedencia de los pacientes se destaca un aumento de cinco veces más las atenciones a pacientes provenientes de otras localidades diferentes de Lima Metropolitana. Según tipo de seguro, se muestra un aumento proporcional de 3,3% de pacientes con el Seguro Integral de Salud (SIS) y una disminución proporcional del mismo valor de pacientes sin seguro.
Tabla 1. Características demográficas de los pacientes pediátricos atendidos durante la primera ola en el servicio de Emergencia del Hospital de Emergencias Pediátricas entre los años 2019 y 2020 (n=41 470).
|
Característica |
Pre-COVID (2019) |
COVID (2020) |
Valor de p |
||
|
n |
% |
n |
% |
||
|
Sexo |
|
|
|
|
0,012 |
|
Femenino |
13 031 |
43,8 |
5302 |
45,2 |
|
|
Masculino |
16 705 |
56,2 |
6432 |
54,8 |
|
|
Grupo de edad |
|
|
|
|
<0,001 |
|
Lactante (<12 meses) |
1755 |
5,9 |
1319 |
11,2 |
|
|
Preescolar (1 - 5 años) |
19 958 |
67,1 |
6685 |
57,0 |
|
|
Escolar (6 - 11 años) |
6284 |
21,1 |
2660 |
22,7 |
|
|
Adolescente (12 - 17 años) |
1739 |
5,9 |
1070 |
9,1 |
|
|
Procedencia |
|
|
|
|
<0,001 |
|
Lima Metropolitana |
28 772 |
96,8 |
9737 |
83,0 |
|
|
Otras regiones |
964 |
3,2 |
1997 |
17,0 |
|
|
Zonificación de Lima |
|
|
|
|
0,553 |
|
Norte |
1227 |
4,3 |
495 |
4,4 |
|
|
Centro |
12 036 |
41,8 |
4783 |
42,4 |
|
|
Sur |
1710 |
5,9 |
679 |
6,0 |
|
|
Este |
13 799 |
48,0 |
5319 |
47,2 |
|
|
Tipo de Seguro |
|
|
|
|
<0,001 |
|
SIS |
24 443 |
82,2 |
10 028 |
85,5 |
|
|
Seguro privado |
44 |
0,2 |
25 |
0,2 |
|
|
Servicio social |
35 |
0,1 |
6 |
0,1 |
|
|
Sin seguro |
5214 |
17,5 |
1675 |
14,3 |
|
SIS: Seguro Integral de Salud.
Servicio social: trabajador del hospital + apoyo especial
En la Tabla 2 se observa en el 2020 un aumento del 7,5% de pacientes nuevos y una disminución promedio del 10% de pacientes continuadores en comparación con el 2019. Asimismo, en el 2020 se encontró una disminución de 4,1% en el número de altas del servicio de emergencia del HEP.
Tabla 2. Condición de ingreso y destino final de los pacientes pediátricos atendidos durante la primera ola en el servicio de Emergencia del Hospital de Emergencias Pediátricas entre los años 2019 y 2020 (n=41 470).
|
Característica |
Pre-COVID (2019) |
COVID (2020) |
Valor de p |
||
|
n |
% |
n |
% |
||
|
Condición al ingreso |
|
|
|
|
<0,001 |
|
Nuevo |
9608 |
32,3 |
4668 |
39,8 |
|
|
Reevaluado |
8261 |
27,8 |
3563 |
30,3 |
|
|
Continuador |
11 867 |
39,9 |
3503 |
29,9 |
|
|
Destino final |
|
|
|
|
<0,001 |
|
Alta |
23 801 |
80,0 |
8913 |
75,9 |
|
|
Alta + telemonitoreo |
0 |
0 |
288 |
2,5 |
|
|
Hospitalización |
671 |
2,3 |
538 |
4,6 |
|
|
Reevaluación |
2620 |
8,8 |
1252 |
10,7 |
|
|
Sala de operaciones |
227 |
0,8 |
144 |
1,2 |
|
|
Sala de observación |
2324 |
7,8 |
534 |
4,6 |
|
|
Transferencia |
88 |
0,3 |
62 |
0,5 |
|
|
Fallecido |
5 |
0,0 |
3 |
0,0 |
|
Reevaluación: reevaluación + interconsulta + sala de rehidratación oral + sala de asma bronquial
En la Tabla 3, al comparar los diagnósticos por código CIE-10, se encontró que en el 2020 hubo 27% mayor probabilidad de diagnóstico de «A00-B99: enfermedades infecciosas y parasitarias» en comparación con el 2019. En el caso de las «J00-J99: enfermedades del sistema respiratorio» se halló que en el 2020 hubo 61% menor probabilidad en comparación con el año 2019. Al mismo tiempo, se aprecia 80% mayor probabilidad del diagnóstico de «S00-T98: traumatismo, envenenamiento y algunas otras consecuencias de causa externa» en el 2020 con respecto al 2019. Asimismo, en el análisis del diagnóstico «K00-K93: enfermedades del sistema digestivo» se encontró una disminución en 32% en la probabilidad diagnóstico en el 2020 en comparación con el 2019. Por último, se analizó el código U00-U99, que incluía a pacientes con diagnóstico de COVID-19, donde se encontró un promedio de 21 casos semanales durante el 2020.
Tabla 3. Diagnóstico por código CIE-10 de los pacientes pediátricos atendidos durante la primera ola en el servicio de Emergencia del Hospital de Emergencias Pediátricas entre los años 2019 y 2020 (n=76 254).
|
Diagnóstico Grupo CIE-10 |
Pre-COVID (2019) |
COVID |
Diferencia porcentual |
RP crudo |
||
|
n |
% |
n |
% |
|||
|
R00- R99: Síntomas, signos y hallazgos anormales clínicos y de laboratorio, no clasificados en otra parte |
3902 |
7,0 |
5350 |
26,2 |
19,2 |
3,74 (3,60 - 3,88) |
|
U00-U99: Códigos para situaciones especiales |
0 |
0 |
790 |
3,9 |
3,9 |
- |
|
N00-N99: Enfermedades del aparato genitourinario |
1118 |
2,0 |
1145 |
5,6 |
3.6 |
2,79 (2,57 - 3,02) |
|
C00-D48: Neoplasia |
29 |
0,1 |
53 |
0,3 |
0,2 |
4,98 (3,17 - 7,83) |
|
Q00-Q99: Malformaciones congénitas, deformidades y anomalías cromosómicas |
217 |
0,4 |
226 |
1,1 |
0,7 |
2,84 (2,36 - 3,42) |
|
F00-F99: Trastornos mentales y del comportamiento |
54 |
0,1 |
63 |
0,3 |
0,2 |
3,18 (2,21 - 4,57) |
|
Z00-Z99: Factores que influyen en el estado de salud y contacto con los servicios de salud |
179 |
0,3 |
188 |
0,9 |
0,6 |
2,86 (2,33 - 3,51) |
|
O00-O99: Embarazo, parto y puerperio |
1 |
0,0 |
2 |
0,0 |
0,0 |
5,45 (0,49 - 60,17) |
|
D50-D89: Enfermedades de la sangre y de los órganos hematopoyéticos y otros trastornos que afectan el mecanismo de inmunidad. |
44 |
0,1 |
23 |
0,1 |
0,0 |
1,42 (0,86 - 2,36) |
|
P00-P96: Ciertas afecciones originadas en el periodo perinatal |
67 |
0,1 |
37 |
0,2 |
0,1 |
1,50 (1,00 - 2,25) |
|
V00-Y98: Causas externas de morbilidad y de mortalidad |
415 |
0,7 |
384 |
1,9 |
1,2 |
2,52 (2,19 - 2,89) |
|
G00-G99: Enfermedades del sistema nervioso |
206 |
0,4 |
158 |
0,8 |
0,4 |
2,09 (1,70 - 2,57) |
|
M00-M99: Enfermedades del sistema osteomuscular y del tejido conectivo |
201 |
0,4 |
139 |
0,7 |
0,3 |
1,88 (1,52 - 2,34) |
|
H00-H59: Enfermedades del ojo y sus anexos |
92 |
0,2 |
26 |
0,1 |
-0,1 |
0,77 (0,49 - 1,19) |
|
L00-L99: Enfermedades de la piel y tejido subcutáneo |
1437 |
2,6 |
1165 |
5,7 |
3,1 |
2,21 (2,05 - 2,38) |
|
I00-I99: Enfermedades del sistema circulatorio |
536 |
1,0 |
97 |
0,5 |
-0,5 |
0,49 (0,39 - 0,61) |
|
E00-E90: Enfermedades endocrinas, nutricionales y metabólicas |
899 |
1,6 |
299 |
1,5 |
-0,1 |
0,90 (0,79 - 1,03) |
|
H60-H95: Enfermedades del oído y de la apófisis mastoides |
811 |
1,5 |
149 |
0,7 |
-0,8 |
0,50 (0,42 - 0,59) |
|
S00-T98: Traumatismos envenenamiento y algunas otras consecuencias de causa |
3847 |
6,9 |
2551 |
12,5 |
5,6 |
1,80 (1,72 - 1,90) |
|
A00-B99: Ciertas enfermedades infecciosas y parasitarias |
9956 |
17,9 |
4646 |
22,8 |
4,9 |
1,27 (1,23 - 1,31) |
|
K00-K93: Enfermedades del sistema digestivo |
9725 |
17,4 |
2426 |
11,9 |
-5,5 |
0,68 (0,65 - 0,71) |
|
J00-J99: Enfermedades del sistema respiratorio |
10 488 |
18,8 |
1534 |
7,5 |
-11,3 |
0,39 (0,37 - 0,41) |
RP: razón de prevalencia
DISCUSIÓN
Se ha observado una reducción de 60,5% en los casos atendidos en el servicio de emergencia del HEP, posterior al inicio de la primera ola en territorio nacional; siendo mayor la disminución de atenciones en el grupo de preescolares (10,2%). Asimismo, aumentó el número de pacientes atendidos que provenían de otras regiones distintas a Lima Metropolitana (13,8%). A su vez, se encontró una disminución del 61% en la probabilidad de sufrir «enfermedades del sistema respiratorio» y un aumento del 80% en el grupo diagnóstico de «traumatismos, envenenamiento y algunas otras consecuencias de causas externa» con respecto al 2019.
La reducción de casos es similar a la reportada en el estudio de Jang et al. en el cual encontraron una disminución de 62% de pacientes pediátricos en el servicio de emergencias en un hospital de Corea en el 2020 (14). Este resultado puede reflejar una disminución de la necesidad de usar el servicio de emergencia o relacionarse con el retraso de diagnósticos de gravedad; detallado en los reportes de Levine e Isba (15,16).
Como se mencionó, existe preocupación por la reducción del número de las atenciones en los pacientes pediátricos. Pepper et al. reportaron una disminución del 48% en las atenciones más urgentes en el servicio de emergencia pediátrica (11). Además, Pines et al. detallaron una disminución en los casos de apendicitis, septicemia e intususcepción del 19%, 49% y 42%, respectivamente, en el 2020 en comparación con el 2019 (17).
En el 2020 existió un aumento paulatino de las atenciones realizadas en el servicio de emergencia del HEP. Esto tendría relación con la necesidad de no cumplir con la cuarentena, puesto que no es factible para la familia promedio, el aislamiento total. Se observó un aumento de casos a partir de la semana 45, lo que coincide con movilizaciones realizadas en el país (18); las cuales podrían haber incrementado la transmisión de enfermedades.
Sobre el aumento de casos procedentes fuera de Lima Metropolitana, esto posiblemente se explique por una mayor aceptación de referencias desde establecimientos de salud con una menor capacidad resolutiva. Asimismo, la disminución de los pacientes sin seguro es proporcional con el aumento del número de pacientes atendidos afiliados al SIS, el cual está diseñado para la protección de los sectores más vulnerables de la población. En el 2020 hubo un aumento de pacientes nuevos y reevaluados en comparación con el año anterior; sin embargo, se observa una reducción en el número de pacientes continuadores. Una posible explicación es que estos pacientes no acudieron a sus consultas por miedo al contagio de la COVID-19.
Con respecto a los diagnósticos, el cambio más llamativo es la disminución del grupo de "enfermedades del sistema respiratorio" en el año 2020, explicada por la cuarentena y el uso de mascarillas obligatorias. En Italia, Brisca et al. reportaron hallazgos similares con una reducción de casos de enfermedades respiratorias en 10,8% (12). De la misma forma, Raucci et al. encontraron una disminución de 63% en patologías respiratorias debido a las medidas restrictivas y la poca exposición a alérgenos inhalados (19).
En el 2020, los diagnósticos del grupo de «enfermedades infecciosas y parasitarias» aumentaron, posiblemente por el contagio mediante fómites, mal lavado de manos o poca eficiencia al guardar alimentos para su posterior consumo. Un estudio realizado en Italia describió un aumento de 1,1% en enfermedades asociadas al sistema digestivo (19). Asimismo, con respecto al grupo de «traumatismos y envenenamiento», la bibliografía refiere una disminución de casos, puesto que existen restricciones para actividades fuera de casa (2,19,20). Sin embargo, se observa un aumento de diagnósticos, lo cual podría relacionarse con maltrato doméstico y negligencia durante la cuarentena (20).
El presente estudio posee varias limitaciones. En primer lugar, al analizar un solo establecimiento de salud, los resultados no pueden ser generalizados a la población pediátrica peruana. En segundo lugar, los diagnósticos fueron basados en el criterio del médico, que completó la historia clínica de la cual se obtuvieron los datos para la base hospitalaria analizada. Finalmente, al usar una base de datos secundaria, el análisis solo se puede realizar con los datos disponibles. Como ejemplo, no se pudo indagar los motivos de atención de los pacientes o evaluar la severidad de la enfermedad al llegar al servicio de Emergencia, por falta de información de triaje.
Se concluye que hubo una disminución de las atenciones realizadas en el servicio de Emergencia del HEP en el 2020 en comparación con el 2019. Asimismo, se encontró un aumento de pacientes procedentes de otras regiones diferentes de Lima Metropolitana. A estos hallazgos, se añade una disminución de «enfermedades del sistema respiratorio» y un aumento de «traumatismos y envenenamientos».
Debido a estos hallazgos, los autores recomiendan analizar los factores que pudieron influir en el aumento de casos de traumatismos en el servicio de emergencia del HEP. Esta recomendación se basa en los diversos programas contra la violencia doméstica como el Programa Nacional AURORA, que cuenta con diversas estrategias para evitar esta problemática. Del mismo modo, se deben realizar diversos estudios multicéntricos para poder generalizar los resultados en la población pediátrica peruana en los años 2019 y 2020.
Contribución de los autores: AS, JAZ desarrollaron el diseño del estudio, analizaron la data y escribieron el manuscrito. GEZ contribuyó a la colección de data. NYC, GFA y GEZ realizaron la revisión del manuscrito. NYC supervisó el trabajo. Todos los autores han revisado y han aprobado la versión final.
Conflictos de interés: los autores no presentan conflictos de intereses para declarar.
Financiamiento: el presente estudio es autofinanciado.
Referencias bibliográficas
1. Zheng J. SARS-coV-2: An emerging coronavirus that causes a global threat. Int J Biol Sci. 2020;16(10):1678–1685. doi: 10.7150/ijbs.45053.
2. Serra A. Infección respiratoria aguda por COVID-19: una amenaza evidente. Rev Habanera Ciencias Medicas. 2020;19(1):5.
3. Rothan HA, Byrareddy SN. The epidemeology and pathogensis of coronavirus (Covid-19) outbreak. J Autoimmun. 2020; 109:1–4. doi: 10.1016/j.jaut.2020.102433.
4. World Health Organization. WHO Director-General’s opening remarks at the media briefing on COVID-19 - 11 March 2020 [Internet]. WHO Director General’s speeches. 2020 [citado el 9 de febrero del 2020]. p. 4. Disponible en: https://www.who.int/dg/speeches/detail/who-director-general-s-opening-remarks-at-the-media-briefing-on-covid-19---11-march-2020.
5. Huamaní C, Timaná-Ruiz R, Pinedo J, Pérez J, Vásquez L. Condiciones estimadas para controlar la pandemia de COVID-19 en escenarios de pre y poscuarentena en el Perú. Rev Peru Med Exp Salud Publica. 2020; 37(2):195–202. doi: 10.17843/rpmesp.2020.372.5405.
6. Rodriguez-Morales AJ, Sánchez-Duque JA, Hernández Botero S, Pérez-Díaz CE, Villamil-Gómez WE, Méndez CA, et al. Preparación y control de la enfermedad por coronavirus 2019 (COVID-19) en América Latina. Acta Med Peru. 2020;37(1):3–7. doi: 10.35663/amp.2020.371.909.
7. Ministerio de Salud. Situación del COVID-19. Perú. 2020 / 2021. Centro Nacional de Epidemiología, Prevención y Control de Enfermedades (CDC-Perú). 2022 [citado el 6 de marzo del 2022]. Disponible en: http://www.dge.gob.pe/portal/docs/tools/teleconferencia/2021/SE312021/03.pdf.
8. Ciacchini B, Tonioli F, Marciano C, Faticato MG, Borali E, Pini Prato A, et al. Reluctance to seek pediatric care during the COVID-19 pandemic and the risks of delayed diagnosis. Ital J Pediatr. 2020;46(87):1–4. doi: 10.1186/s13052-020-00849-w.
9. Mejía C, Rodriguez-Alarcón J, Garay-Rios l, Enriquez-Anco M, Moreno A, Huaytan-Rojas K, et al. Percepción de miedo o exageración que transmiten los medios de comunicación en la población peruana durante la pandemia de la COVID-19. Rev Cubana Invest Bioméd. 2020, 39(2):1-20.
10. Liguoro I, Pilotto C, Vergine M, Pusiol A, Vidal E, Cogo P. The impact of COVID-19 on a tertiary care pediatric emergency department. Eur J Pediatr. 2021; 180 (5): 1497-1504. doi: 10.1007/s00431-020-03909-9.
11. Pepper M, Leva E, Trivedy P, Luckey J, Baker M. Analysis of pediatric emergency department patient volume trends during the covid 19 pandemic. Med. 2020; 100(27):1-8. doi: 10.1097/MD.0000000000026583.
12. Brisca G, Vagellli G, Tagliarini G, Rotulo A, Pirlo D, Romanengo M, et al. The impact of COVID-19 lockdown on children with medical complexity in pediatric emergency department. Am J Emerg Med. 2020; 42:225-227. doi: 10.1016/j.ajem.2020.11.066.
13. Rotulo G, Percivale B, Molteni M, Naim A, Brisca G, Piccotti E, et al.The impact of COVID-19 on infectious diseases epidemiology: The experience of a tertiary Italian Pediatric Emergency department. Em J Emerg Med. 2021; 43: 115-117. doi: 10.1016/j.ajem.2021.01.065.
14. Jang K, Ahn J, Choi H, Lee S, Kim D, Lee D, et al. Pediatric emergency department utilization and coronavirus disease in Daegu, Korea. J Korean Med Sci. 2021;36(3):1-12. doi: 10.3346/jkms.2021.36.e11.
15. Levine D, Fraymovich S, Shari L, Platt M. Where are all the children gone? In New York City. Ann Emerg Med. 2020; (1):1-34. doi: 10.1023/A:1009562531188.
16. Isba R, Edge R, Auerbach M, Cicero M, Jenner R, Setzer E. Transatlantic declines in pediatrics emergency admissions. Pediatr Emerg Care. 2020; 36(11):551-553. doi: 10.1097/PEC.0000000000002260.
17. Pines J, Zocchi M, Black B, Carlson J, Celedon P, Moghtaderi A, et al. Characterizing pediatric emergency department visits during the COVID-19 pandemic. Am J Emerg Med Pediatrics. 2021; 47: 201-204. doi: 10.1016/j.ajem.2020.11.037.
18. Murguerza M, Gonzales-García C. Generación del Bicentenario: movimientos juveniles contra el expresidente Merino. Universitas-XXI. 2022;37:149-171. doi: 10.17163/uni.n37.2022.06.
19. Raucci U, Musolino A, Lallo D, Piga S, Barbieri M, Pisani M, et al. Impact of the COVID-19 pandemic on the emergency department of a tertiary children’s hospital. Ital J Pediatr. 2021; 47 (1): 1-13. doi: 10.1186/s13052-021-00976-y.
20. Dopfer C, Watzke M, Scharff A, Mueller F, Dressler F, Baumann U, et al. COVID-19 related reduction in pediatric emergency healthcare utilization – a concerning trend. BMC Pediatr. 2020; 20 (427): 1-10. doi: 10.1186/s12887-020-02303-6.
Correspondencia: Nilton Yhuri Carreazo; yhuroc@gmail.com
Recibido: 20/05/2022
Aprobado: 13/09/2022
En línea: 30/09/2022
Citar como: Stramandinoli A, Alvarado-Zúñiga J, Alvarado GF, Egúsquiza-Zuzunaga G, Carreazo NY. Cambios comparativos en la asistencia de pacientes al servicio de emergencia durante la primera ola en el Hospital de Emergencias Pediátricas entre el 2019 y 2020. Rev Peru Med Exp Salud Publica. 2022;39(3):345-51. doi: https://doi.org/10.17843/rpmesp.2022.393.11245.