Artículo Original
Resultados de la vigilancia epidemiológica de diabetes mellitus en hospitales notificantes del Perú, 2012
Results of the epidemiological surveillance of diabetes mellitus in hospitals in Peru, 2012
Willy Ramos1,a, Tania López1,b, Luis Revilla1,c, Luis More2,d, María Huamaní3,e, Milagros Pozo4,b
1 Grupo Temático de Vigilancia de las Enfermedades no Transmisibles, Dirección General de Epidemiología, Ministerio de Salud. Lima, Perú.
2 Servicio de Endocrinología, Hospital Nacional Santa Rosa. Lima, Perú.
3 Oficina de Epidemiología y Salud Ambiental, Hospital Nacional Santa Rosa. Lima, Perú.
4 Unidad de Epidemiología y Salud Ambiental, Hospital General de Huacho. Huacho, Perú.
a Médico cirujano, magister en Epidemiología; b médico salubrista; c Médico epidemiólogo; d especialista en Endocrinología; e licenciada en Enfermería
RESUMEN
Objetivos: Describir los hallazgos de un año de la vigilancia epidemiológica de diabetes mellitus en hospitales piloto pertenecientes al sistema de vigilancia de diabetes (VD). Materiales y métodos. Estudio transversal que incluyó a los pacientes diabéticos notificados durante el 2012 en 18 hospitales piloto del Perú. Se revisó la base de datos de la VD, obteniéndose variables epidemiológicas y de laboratorio como edad, sexo, tipo de diabetes, complicaciones, comorbilidad, microalbuminuria, glucosa en ayunas y hemoglobina glucosilada (HbA1c) al momento de captación por la VD y en el último control. Resultados. Se encontraron 2959 casos. Al momento de captación por la VD, 91,2% contaba con glicemia en ayunas de los cuales, 65,4% presentaba valor ≥ 130 mg/dL. El 8,9% contaba con estudio de microalbuminuria, el 20,5% de ellos presentaba microalbuminuria y el 6,5% proteinuria. En total, 1025 pacientes tuvieron consulta de control; 93,1% contaba con glicemia en ayunas y 22,3% con HbA1c. El 63,5% tenía glicemia en ayunas ≥ 130 mg/dL y 73,4% HbA1c ≥ 7,0%. La complicación más frecuente fue la neuropatía (21,4%) y la comorbilidad más frecuente la hipertensión arterial (10,5%). Se observó casos de tuberculosis y cáncer, de los cánceres, el más frecuente fue el de mama, principalmente en mujeres posmenopáusicas. Conclusiones. La VD muestra que en los diabéticos de los hospitales piloto en los que se cuenta con resultados de laboratorio existe una alta frecuencia control glicémico inadecuado y pobre adherencia al tratamiento. La alta frecuencia de complicaciones encontrada evidencia la necesidad de fortalecer el diagnóstico temprano.
Palabras clave: Diabetes mellitus; Vigilancia epidemiológica; Factores de riesgo; Complicaciones de la diabetes; Comorbilidad (fuente DeCS BIREME).
ABSTRACT
Objectives: To describe the findings of a year of epidemiological surveillance in pilot hospitals in Peru belonging to the diabetes surveillance (DS) system. Materials and methods. Cross-sectional study involving diabetic patients in the DS system from 18 hospitals during 2012. The DS database was assessed and epidemiological and laboratory variables were obtained including age, sex, type of diabetes, complications, comorbidity, microalbuminuria, fasting blood glucose and glycosylated hemoglobin (HbA1c) at two time points – at the time of enrollment and the last followup. Results. 2,959 cases were found. At the time of enrollment into the DS system, 91.2% had a fasting blood glucose test of which 65.4% had a level ≥130 mg/dL. 8.9% had a microalbuminuria test of which 20.5% had microalbuminuria and 6.5% proteinuria. In total, 1025 patients had a follow-up visit; 93.1% had a fasting blood glucose test and 22.3% had HbA1c test. 63.5% had a fasting glycemia level ≥ 130 mg/dL and 73.4% HbA1c level ≥ 7.0%. The most common complication was neuropathy (21.4 %) and the most frequent comorbidity was high blood pressure (10.5%). Tuberculosis and cancer cases were observed; the most frequent cancer was breast cancer, particularly in postmenopausal women. Conclusions. The DS shows that among diabetics of the pilot hospitals, which have laboratory results, there is a high frequency of inadequate glycemic control and poor adherence to treatment. The high frequency of complications found highlights the need to strengthen early diagnosis.
Key words: Diabetes mellitus; Epidemiological surveillance; Risk factors; Diabetes complications; Comorbidity (source: MeSH NLM).
INTRODUCCIÓN
La diabetes mellitus (DM) constituye un desorden metabólico resultado de la deficiencia en la secreción de insulina, en la efectividad de su acción, o de ambas. Como consecuencia se produce hiperglicemia crónica con disturbios en el metabolismo de los carbohidratos, grasas y proteínas. La diabetes constituye un problema de salud pública debido a que su prevalencia e incidencia están en incremento. Para el año 2000, cerca de 150 millones de personas a nivel mundial padecían de DM y se estima que para el año 2025 esta cifra se incrementará a cerca de 300 millones (1-4).
La diabetes está asociada a un incremento del riesgo de muerte prematura; así, cada año, cerca de 4 millones de muertes son atribuidas directamente a la DM lo que constituye el 6,8% de la mortalidad global por todas las causas, el 80% de las muertes por DM se producen en países en vías de desarrollo (5,6). La hiperglicemia crónica causa disfunción endotelial y acelera el desarrollo de aterosclerosis en combinación con los efectos adversos de los productos finales de la glicación avanzada (7-9). En consecuencia, los diabéticos tienen un mayor riesgo de desarrollar complicaciones macrovasculares como enfermedad isquémica coronaria, enfermedad cerebrovascular y complicaciones microvasculares como retinopatía, nefropatía y neuropatía (9-11).
En nuestro país, de acuerdo a un estudio de alcance nacional realizado por el Instituto Nacional de Salud (12), la prevalencia de DM en mayores de 20 años para el año 2005 fue de 2,8%; asimismo, los estudios de factores de riesgo para enfermedades no transmisibles (FRENT) realizados por la Dirección General de Epidemiología (13) encontraron una prevalencia de DM de 2,8 a 3,9% en ciudades de la costa y sierra (Lima, Callao, Villa el Salvador, Trujillo, Huancayo). Debido a la reducción de la mortalidad infantil y al incremento de la esperanza de vida de la población peruana como consecuencia de haber superado la transición epidemiológica, es esperable un incremento de los casos de DM, de sus consecuencias fatales y discapacitantes (14). Esto se evidencia en el último estudio de carga de enfermedad realizado por la Dirección General de Epidemiología (15) en el que la DM fue responsable del 3,4% de la carga nacional del año 2008.
Con el propósito de disponer de información oportuna sobre la magnitud y comportamiento de la DM en los establecimientos de salud, se propuso implementar un sistema de vigilancia epidemiológica; así, la Dirección General de Epidemiología (DGE) del Ministerio de Salud inició la vigilancia de diabetes (VD), como piloto en el mes de noviembre del año 2011.
La VD se basa en el recojo periódico y sistemático de información de las atenciones hospitalarias de los pacientes con DM. El personal de las oficinas de epidemiología y salud ambiental de los hospitales, revisa las historias clínicas de los pacientes atendidos en consulta externa de los servicios de endocrinología y/o medicina, así como de los pacientes hospitalizados, y completan una ficha epidemiológica. Luego de realizar el control de calidad, los datos son registrados online en una base de datos alojada en un servidor de la DGE. Cada hospital notificante y sus respectivas DISA/DIRESA tienen acceso a la información de sus casos, a actualizar los datos de sus pacientes, a reportes rápidos y a la descarga de su base de datos con fines de realizar control de calidad y análisis. Epidemiólogos de la Dirección General de Epidemiología realizan asistencia técnica y monitorean la calidad de la información mensualmente. Para el tercer trimestre del año 2012, se había incorporado un total de dieciocho hospitales piloto de cuatro direcciones regionales de salud, una gerencia regional de salud y dos direcciones de salud de Lima. El objetivo del presente estudio fue describir los hallazgos del año 2012 de la vigilancia epidemiológica de diabetes mellitus en hospitales piloto pertenecientes al sistema de VD.
MATERIALES Y MÉTODOS
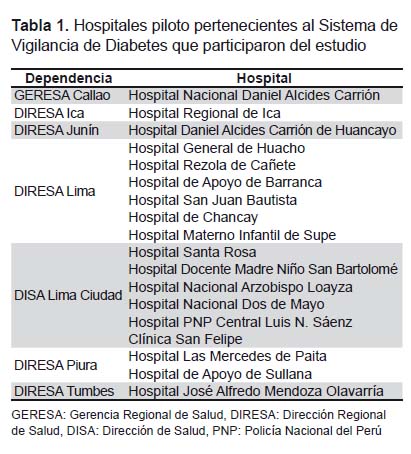
Se realizó un estudio transversal, el cual incluyó a la población de pacientes diabéticos notificados en los hospitales piloto pertenecientes al sistema de VD, en el período entre enero y diciembre de 2012. Se contó con la participación de 18 hospitales, los cuales se detallan en la Tabla 1.

No se realizó muestreo, se trabajó con todos los casos notificados por ser esta una cantidad accesible. Se revisó la base de datos de la VD obteniéndose las siguientes variables por su relevancia epidemiológica: edad, sexo, tiempo en años desde que se realizó el diagnóstico, hospital notificante, tipo de DM, estado de la DM al momento de su captación, glucosa en ayunas y hemoglobina glucosilada (HbA1c), presencia de complicaciones derivadas de la DM y comorbilidades tanto en el momento en que el paciente diabético fue captado por el sistema de vigilancia epidemiológica como en el último control realizado. También se obtuvo datos de los que se realizaron estudio de microalbuminuria. Se definió como inadecuado control metabólico a la presencia de glicemia en ayunas ≥ 130 mg/dL, mala adherencia al tratamiento en los últimos 3 meses si la HbA1c ≥ 7% y presencia de microalbuminuria si la albúmina urinaria tenía valores entre 30 y 300 mg/dL.
Se realizó análisis descriptivo basado en la obtención de frecuencias, porcentajes, medidas de tendencia central y de dispersión relativa. Para correlacionar los valores de la HbA1c con las concentraciones de glucosa en sangre en ayunas se calculó el coeficiente de correlación de Pearson. El análisis estadístico fue realizado con el programa estadístico SPSS versión 20.0.
Con relación a los aspectos éticos, se obtuvo la base de datos de la Vigilancia Epidemiológica de Diabetes omitiéndose los nombres de los pacientes con fines de garantizar la confidencialidad de la información y se contó con la autorización institucional para la difusión de los datos. Se espera que los resultados obtenidos en el presente estudio beneficien a los pacientes con DM de nuestro país por cuanto deberían contribuir a mejorar la respuesta de los servicios de salud estatales para la atención de dicha enfermedad.
RESULTADOS
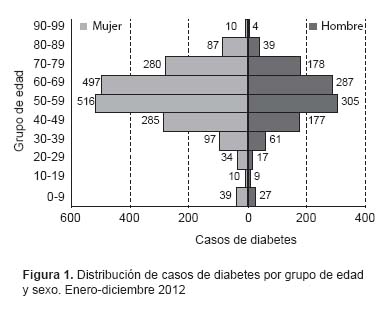
Durante el período de estudio, la VD registró un total 2959 casos procedentes de los 18 hospitales piloto. El Hospital General de Huacho, Hospital Santa Rosa (Lima) y el Daniel Alcides Carrión (Callao) notificaron el 61,8% de los casos. El 62,1% de los casos correspondieron al sexo femenino y la edad promedio de los pacientes al momento en que fueron captados por el sistema de vigilancia fue de 57,2 ± 15,7 años (mediana: 59 años); el 54,2% de los casos se concentraron entre los 50 y 69 años de edad (Figura 1).
El tiempo promedio desde el diagnóstico hasta la fecha en que fueron captados por la VD fue de 5,6 años (mediana: 3 años) el cual varió entre los 0 y 44 años; el 32,3% de los pacientes tenía diagnóstico reciente (menor de 1 año). El 96,8% de los casos correspondieron a DM tipo 2, el 2,5% a DM tipo 1 y el 0,7% a diabetes gestacional. Al momento de la captación por la VD, el 91,2% contaba con glicemia en ayunas de los cuales, el 65,4% presentaban glicemia mayor o igual a 130 mg/dL. El 29,3% contaba con examen de HbA1c; de ellos, el 66,6% tenía valor mayor o igual a 7%. Existió baja correlación entre los valores de HbA1c y la glicemia en ayunas (r=0,36; p<0,01). Solo el 8,9%, al momento de captación por la VD, contaba con estudio de microalbuminuria; de los que contaban con dicho estudio, 20,5% presentaba microalbuminuria y 6,5% presentaba proteinuria. Las concentraciones de glicemia en ayunas, HbA1c y microalbuminuria se muestran en la Tabla 2.
En total, 1025 pacientes diabéticos (34,6%) tuvieron al menos una consulta de control. De ellos, el 93,1% contaba con glicemia en ayunas y el 22,3% con determinación de las concentraciones de HbA1c. De los que contaban con dichos exámenes, el 63,5% tenía una glicemia en ayunas mayor de 130 mg/dL y el 73,4% tuvo un valor de HbA1c mayor o igual que 7,0%. Existió baja correlación entre los valores de HbA1c y la glicemia en ayunas (r=0,193; p<0,01).
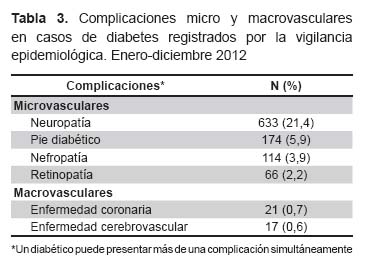
Al momento de la captación por el sistema de vigilancia, el 29,8% de los pacientes presentaba alguna complicación secundaria a la DM. Las complicaciones macro y microvasculares más frecuentes secundarias a la DM fueron la neuropatía (21,4%), el pie diabético (5,9%) y la nefropatía (3,9%). Menos frecuentes fueron la retinopatía, la enfermedad coronaria y la enfermedad cerebrovascular (Tabla 3). Asimismo, 24 pacientes habían sido sometidos a la amputación del pie o miembros inferiores.
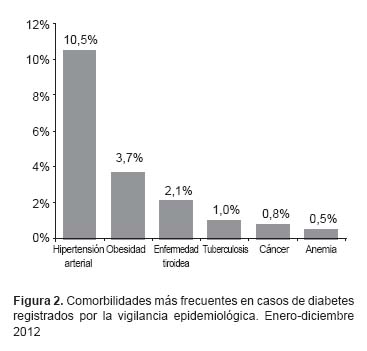
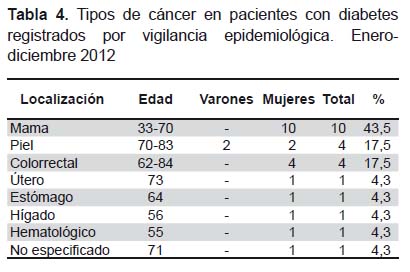
Las comorbilidades más frecuentes fueron la hipertensión arterial (10,5%), la obesidad (3,7%) y la enfermedad tiroidea (2,1%) lo cual se muestra en la Figura 2. Los casos de enfermedad tiroidea se presentaron en pacientes con DM tipo 2, no diagnosticándose en ninguno de los 75 casos de DM tipo 1. De los cánceres, el más frecuente fue el de mama, seguido por los de piel y colorrectal (Tabla 4); de los cánceres de mama, 8 de los 10 casos diagnosticados se presentaron en mujeres posmenopáusicas.
DISCUSIÓN
Existe amplia evidencia de que el control de la glicemia constituye una medida efectiva para reducir la carga de las enfermedades cardiovasculares y las complicaciones microvasculares en los diabéticos. Así, el Diabetes Control andComplications Trial (16), el United Kingdom Prospective Diabetes Study (17) y el Kumamoto Study (18) han mostrado que el control glicémico intensivo y temprano puede retardar el inicio y la progresión de la retinopatía, la nefropatía y la neuropatía tanto en pacientes con DM tipo 1 como DM tipo 2. La Asociación Americana de Diabetes enfatiza la importancia de la determinación de la HbA1c para el control de las personas con DM. Se recomienda su determinación cada tres meses, lo que permite medir el éxito terapéutico y realizar ajustes de dosis o añadir nuevas terapias (11,19,20).
La VD muestra que, en los diabéticos que cuentan con exámenes de laboratorio, existe una alta frecuencia de control glicémico inadecuado y pobre adherencia al tratamiento, lo cual es frecuente a pesar de recibir manejo especializado. En el presente estudio, en el momento en que los diabéticos son captados por el sistema de vigilancia, el 66,6% tenía un valor de HbA1c mayor o igual a 7% el cual se incrementó a 73,4% en la última consulta de control. Esto es similar a lo notificado por Kim et al. (11) en Corea en donde solo 40% de los pacientes recibe un control óptimo con un nivel de HbA1c menor o igual a 7%. Asimismo, el presente estudio confirma el pobre valor de la glicemia en ayunas para evaluar la adherencia al tratamiento en los tres últimos meses al encontrarse una baja correlación entre esta y las concentraciones sanguíneas de HbA1c tanto al momento de captación por el sistema de vigilancia como en la última consulta de control, por lo que es imprescindible incrementar el número de establecimientos de salud con capacidad para realizar estudio de HbA1c en nuestro país. Asimismo, es necesario fortalecer las intervenciones basadas en la educación y autocuidado de los pacientes que permitan modificar sus conocimientos, actitudes y prácticas frente al tratamiento tanto farmacológico como no farmacológico con fines de prevenir las complicaciones macro y microvasculares (21,22).
Las complicaciones crónicas derivadas de la hiperglicemia empobrecen el pronóstico, deterioran la calidad de vida y conllevan a la muerte de los pacientes; además, representan un costo muy elevado en insumos y procedimientos especializados (hemodiálisis, cirugía, rehabilitación) para los servicios de salud (10,11,16-18). Los datos de la VD muestran que, al momento de la captación por el sistema de vigilancia, 1 de cada 3 diabéticos presentaba alguna complicación crónica siendo las más frecuentes la neuropatía, el pie diabético y la insuficiencia renal. Por esta razón, es necesario fortalecer la capacidad de los servicios de salud especializados con recursos humanos, infraestructura, equipamiento, reactivos de laboratorio y abastecimiento oportuno de medicamentos; asimismo, las intervenciones deben fortalecer el primer nivel de atención con fines de prevención y detección de personas con alto riesgo de desarrollar DM.
La microalbuminuria constituye marcador de enfermedad renal incipiente (sin expresión clínica) por lo que es importante su determinación en el diabético; valorar la microalbuminuria es parte importante del diagnóstico, del pronóstico de la enfermedad y del seguimiento de las intervenciones terapéuticas (23); adicionalmente, diversas investigaciones asocian la microalbuminuria con retinopatía y enfermedad cardiovascular. El presente estudio muestra que una fracción importante no contaba con dicho examen y aunque los resultados no representen al total de pacientes, aproximadamente uno de cada cuatro diabéticos tenía microalbuminuria o proteinuria lo que a su vez se correlaciona con retinopatía y con mortalidad por enfermedad cardiovascular. Esto es superior a lo encontrado en estudios realizados en población general de los Estados Unidos de América (26) (en el Third National Health and Nutritional Examination Survey) en los que la microalbuminuria alcanza el 7,8% en población entre los 6 y 80 años de edad.
Las comorbilidades más frecuentes en los diabéticos fueron la hipertensión arterial y obesidad las cuales tienen reconocida asociación con la DM; sin embargo, se ha observado la emergencia de otras comorbilidades como enfermedad tiroidea, tuberculosis y cáncer. Estudios epidemiológicos han encontrado que los diabéticos tienen mayor de riesgo de desarrollar enfermedad tiroidea; sin embargo, esta solo es diagnosticado en la mitad de la población de diabéticos; Shroner et al. (27) encontraron en una serie de 79 diabéticos de Eslovaquia que el 40-50% de diabéticos tipo 1 y el 43% de los diabéticos tipo 2 presentaban enfermedad tiroidea autoinmune. De los diabéticos atendidos en hospitales piloto de la VD, solo el 2,1% presentó enfermedad tiroidea y de ellos ninguno correspondió a DM tipo 1 lo cual es notablemente inferior a lo reportado a nivel internacional. Esto evidencia un posible subdiagnóstico de las complicaciones por lo que es recomendable que en la primera consulta se incluya como protocolo el estudio de la función tiroidea en todos los diabéticos como ya se hace en algunos hospitales de nuestro país.
Existe evidencia de que la DM constituye un factor de riesgo para tuberculosis. La DM puede afectar la presentación de la tuberculosis y su respuesta al tratamiento; mientras que, la tuberculosis puede empeorar el control glicémico en las personas con DM (28). El presente estudio muestra que la tuberculosis constituye una comorbilidad importante en los pacientes de la VD afectando al 1% de los casos notificados. Estos datos revelan la necesidad de fortalecer el diagnóstico precoz y seguimiento cercano de las personas con DM que desarrollan la tuberculosis, particularmente durante sus controles hospitalarios; asimismo, sería necesario incorporar en la atención primaria actividades orientadas a la prevención de la tuberculosis en este grupo de pacientes a nivel comunitario.
En los diabéticos estudiados fue frecuente el cáncer, siendo el de mama el más importante; asimismo, no hubo casos de cáncer de pulmón o próstata. Esto concuerda con estudios y metaanálisis que sugieren una asociación entre cáncer y DM tipo 2, particularmente para los cánceres de mama (más frecuente en posmenopáusicas), páncreas, endometrio, colorrectal y vejiga, lo cual es explicado por los factores de riesgo y vías metabólicas en común entre el cáncer y DM (hiperinsulinemia, hiperglicemia, inflamación) como por el posible efecto de algunos medicamentos para el tratamiento de la hiperglicemia (29,30). Es por esta razón que debe promoverse el control de los factores de riesgo comunes a cáncer y DM como obesidad, sedentarismo, dieta baja en vegetales y rica en carnes rojas, consumo de alcohol y tabaco; asimismo, debe evaluarse la necesidad de incluir el tamizaje de cánceres en personas con DM, particularmente el tamizaje de cáncer de mama para las diabéticas postmenopáusicas.
Una limitación del presente estudio es el obtener datos de morbilidad procedentes de registros de la VD los cuales tienen cierto grado de error y subregistro; sin embargo, consideramos que la información presentada es relevante y aun con la limitación descrita es útil para la toma de decisiones en salud pública. Asimismo, los datos presentados son de base hospitalaria por lo que se requiere que en el futuro, la vigilancia epidemiológica de diabetes pueda aportar información de los casos de DM del primer nivel de atención.
En conclusión, la vigilancia de diabetes muestra que en los pacientes diabéticos de los hospitales piloto en los que se cuenta con resultados de laboratorio existe una alta frecuencia de control glicémico inadecuado y pobre adherencia al tratamiento. La alta frecuencia de complicaciones evidencia la necesidad de fortalecer el diagnóstico temprano de la enfermedad. Es necesario un estudio inicial completo para el diagnóstico y tratamiento precoz de las complicaciones y comorbilidades valorando la necesidad del tamizaje de cáncer de mama para las diabéticas posmenopáusicas.
Agradecimientos : a los responsables de la vigilancia de diabetes de los dieciocho hospitales piloto, de las DISA, GERESA y DIRESA cuyo esfuerzo, dedicación y profesionalismo permite la generación de información relevante para la toma de decisiones.
Contribuciones de autoría : WR, TL y LR participaron en la concepción y diseño del estudio, todos los autores participaron en la recolección de los datos así como en el análisis e interpretación de los resultados. WR, LR y LM participaron en la redacción del artículo. Todos los autores aprobaron la versión final a publicar.
Fuentes de financiamiento: Dirección de Vigilancia Epidemiológica de la Dirección General de Epidemiología.
Conflictos de inter és: WR, TL y LR son miembros del equipo técnico del grupo temático de vigilancia de las enfermedades no transmisibles de la Dirección General de Epidemiología del Ministerio de Salud.
Referencias Bibliográficas
1. Harris M, Zimmet P. Classification of diabetes mellitus and other categories of glucose intolerance. In: Alberti K, Zimmet P, R D, editors. International Texbook of Diabetes mellitus. 2nd ed. Chichester: John Wiley and sons Ltd.; 1997. p. 9 -23.
2. Report of the expert committee on the diagnosis and classification of diabetes mellitus. Diabetes Care. 1997;20(7):1183-97.
3. King H, Aubert RE, Herman WH. Global burden of diabetes, 1995–2025: prevalence, numerical estimates, and projections. Diabetes Care. 1998;21(9):1414-31.
4. Gavin JR 3rd, Freeman JS, Shubrook JH, Lavernia F. Type 2 diabetes mellitus: practical approaches for primary care physicians. J Am Osteopath Assoc. 2011;111(5 suppl 4):S3-S12.
5. Roglic G, Unwin N. Mortality attributable to diabetes: estimates for the year 2010. In: Unwin N et al., editors. Diabetes Atlas. 4th ed. Brussels: International Diabetes Federation; 2009.
6. Rawal RB, Tapp RJ, Williams ED, Chan C, Yasin S, Oldenburg B. Prevention of type 2 diabetes and its complications in developing countries: a review. Int J Behav Med. 2012;19:121-33.
7. Cheung BM, Li C. Diabetes and hypertension: is there a common metabolic pathway? Curr Atheroscler Rep. 2012;14(2):160-6. doi: 10.1007/s11883-012-0227-2.
8. Mazzone T, Chait A, Plutzky J. Cardiovascular disease risk in type 2 diabetes mellitus: Insights from mechanistic studies. Lancet. 2008;371(9626):1800-9. doi: 10.1016/S0140-6736(08)60768-0.
9. Goldin A, Beckman JA, Schmidt AM, Creager MA. Advanced glycation end products: sparking the development of diabetic vascular injury. Circulation. 2006;114:597-605.
10. Saito I. Epidemiological evidence of type 2 diabetes mellitus, metabolic syndrome, and cardiovascular disease in Japan. Circ J. 2012;76(5):1066-73.
11. Kim JH, Kim DJ, Jang HC, Choi SH. Epidemiology of micro- and macrovascular complications of type 2 diabetes in Korea. Diabetes Metab J. 2011;35:571-7.
12. Instituto Nacional de Salud. Encuesta Nacional de Indicadores Nutricionales; Bioquímicos, Socioeconómicos y Culturales Relacionados a las Enfermedades Crónicas Degenerativas. Lima: Instituto Nacional de Salud; 2006.
13. Revilla L, Núñez E, Burga A, López T, Sánchez S, Zúñiga L, et al. Prevalencia de algunos factores de riesgo de enfermedades crónicas no transmisibles en el Perú, 2003-2006: Resultados preliminares. Bol Epidemiol. (Lima) 2009;18(Supl. 1):S3-S8.
14. Valdez W, Miranda J, Ramos W. Situación de la transición epidemiológica a nivel nacional y regional. Perú, 1990-2006. Rev Peru Epidemiol [Internet]. 2011 [citado el 12 de setiembre del 2013];15(3)[5pp.]. Disponible en: http://sisbib.unmsm.edu.pe/bvrevistas/epidemiologia/v15_n3/pdf/a03v15n3.pdf
15. Valdez-Huarcaya W, Miranda J, Ramos W, Martínez C, Mariños C, Napanga O, et al. Estimación de la carga de enfermedad por muerte prematura y discapacidad en el Perú. Año 2008. Rev Peru Epidemiol [Internet]. 2012 [citado el 12 de setiembre del 2013];1(2):[9 pp.]. Disponible en: http://rpe.epiredperu.net/rpe_ediciones/2012_V16_N02/5AO_Vol16_No2_2012_Carga_enfermedad_discapacidad.pdf
16. The DCCT Research Group. Diabetes Control and Complications Trial (DCCT): results of feasibility study. Diabetes Care. 1987;10(1):1-19.
17. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet. 1998;352(9131):837-53.
18. Ohkubo Y, Kishikawa H, Araki E, Miyata T, Isami S, Motoyoshi S, et al. Intensive insulin therapy prevents the progression of diabetic microvascular complications in Japanese patients with non-insulin-dependent diabetes mellitus: a randomized prospective 6-year study. Diabetes Res Clin Pract. 1995;28(2):103-17.
19. American Diabetes Association. Standards of Medical Care in Diabetes-2011. Diabetes Care. 2011;34:S11-S61.
20. American Association of Clinical Endocrinologists Board of Directors; American College of Endocrinologists Board of Trustees. American Association of Clinical Endocrinologists/American College of Endocrinology statement on the use of hemoglobin A1c for the diagnosis of diabetes. Endocr Pract. 2010;16(2):155-6.
21. Yamaoka K, Tango T. Efficacy of lifestyle education to prevent type 2 diabetes: a meta-analysis of randomized controlled trials. Diabetes Care. 2005;28(11):2780-6.
22. Sudo N, Yoshiike N. Effects of health education on the glycemic control of type 2 diabetic patients: a meta-analysis. Jpn J Nutr Diet. 2006;64(6):309-24.
23. Rose BD, McCulloch DK. Microalbuminuria en la nefropatía diabética. Rev Cubana Med. 2000;39(1):57-65.
24. Chen H, Zheng Z, Huang Y, Guo K, Lu J, Zhang L, et al. A Microalbuminuria Threshold to Predict the Risk for the Development of Diabetic Retinopathy in Type 2 Diabetes Mellitus Patients. PLoS ONE. 2012;7(5):e36718.
25. Maniavat MR, Afkmami M, Shoja MR. Retinopathy and microalbuminuria in type II diabetic patients. BMC Ophtalmol. 2004;4:9.
26. Jones CA, Francis ME, Eberhardt MS, Chavers B, Coresh J, Engelgau M, et al. Microalbuminuria in the US population: third National Health and Nutrition Examination Survey. Am J Kidney Dis. 2002;39(3):445-59.
27. Schroner Z, Lazurova I, Petrovicova J. Autoimmune thyroid diseases in patients with diabetes mellitus. Bratisl Lek Listy. 2008;109(3):125-9.
28. Sullivan T, Ben Amor Y. The Co-Management of Tuberculosis and Diabetes: Challenges and Opportunities in the Developing World. PLoS Med. 2012;9(7):e1001269.
29. Giovanucci E, Harlan DM, Archer MC, Bergenstal RM, Gapstur SM, Habel LA, et al. Diabetes and Cancer. Diabetes Care. 2010;33:1674-85.
30. Liao S, Li J, Wei W, Wang L, Zhang Y, Li J, et al. Association between Diabetes Mellitus and Breast Cancer Risk: a Meta-analysis of the Literature. Asian Pacific J Cancer Prev. 2011;12:1061-5.
Correspondencia: Willy Ramos
Dirección: Dirección General de Epidemiología, Calle Daniel Olaechea 199. Lima 11, Perú.
Correo electrónico: wramos@dge.gob.pe
Recibido: 12-12-13
Aprobado: 22-01-14