Artículo Original
Estudio de las denuncias penales por responsabilidad profesional médica en el Instituto de Medicina Legal de Lima, Perú
Criminal claims about medical professional liability in the Instituto de Medicina Legal of Lima, Peru
Cleyber Navarro-Sandoval1,2,a, Shermany Arones-Guevara3,a, Rosa Carrera-Palao4,a,b, Kelly Casana-Jara1,c, Tomasa Colque-Jaliri5,d
1 Instituto de Medicina Legal.
Lima, Perú.
2 Facultad de Medicina, Universidad Peruana de Ciencias Aplicadas. Lima, Perú.
3 Gerencia de Criminalística, Instituto de Medicina Legal. Lima, Perú.
4 Escuela del Ministerio Público. Lima, Perú.
5 Facultad de Ciencias de la Salud, Universidad Privada Norbert Wiener. Lima, Perú.
a Médico especialista en Medicina legal; b médico especialista en anatomía patológica; c médico cirujano; d licenciada en enfermería.
* Los datos de este estudio, forman parte de la tesis para optar al título de especialista en Medicina Legal en la Universidad Nacional Mayor de San Marcos; por Cleyber Navarro Sandoval en el año 2012.
Objetivos. Determinar las características de las denuncias penales por responsabilidad profesional médica, a partir de los informes periciales emitidos en la División Clínico Forense de Lima, Perú. Materiales y métodos. Se realizó un estudio transversal donde se incluyeron todos los informes periciales emitidos del 2005 al 2010, en la División Clínico Forense de Lima, Perú. Se realizó el análisis descriptivo de cada una de las variables. Resultados. El 60,3% (495/821) de las denuncias penales por responsabilidad profesional médica fueron valoradas como acuerdo a la lex artis; el 16,8% (138/821) no acuerdo a la lex artis; en 13% (107/821) de los casos no se pudo emitir conclusiones, y en 9,9% (81/821) las conclusiones del informe pericial no incluyen una valoración del acto médico. Los casos donde la lesión se atribuyó al propio proceso de la enfermedad correspondieron al 80,9% (502/620), y los que se consideraron resultado de la asistencia sanitaria al 19,0% (118/620). La distribución de la causa de la lesión según el cumplimiento de la lex artis mostró diferencias significativas. Conclusiones. En nuestro país, las denuncias por presunta responsabilidad médica se encuentran en aumento, predominantemente en las especialidades quirúrgicas, donde la probabilidad de ser considerado como un acto médico no adecuado a la lex artis es mayor. Asimismo en un porcentaje importante de casos no se llegan a emitir conclusiones valorativas sobre el acto médico.
Palabras clave: Responsabilidad profesional; Responsabilidad contractual; Mala praxis; Negligencia; Medicina legal (fuente: DeCS BIREME).
Objectives. To determine the characteristics of the criminal complaints claining medical professional liability, based on the expert reports issued by the Forensic Examination Division of Lima, Peru. Materials and methods. A cross-sectional study was carried out, which included all the expert reports issued between 2005 and 2010 at the Forensic Examination Division of Lima, Peru. A descriptive analysis of each of the variables was performed. Results. 60.3% (495/821) of the criminal complaints for medical professional liability were valued as being in accordance with the lex artis while16.8% (138/821) were not in accordance with the lex artis. In 13% (107/821) of the cases, conclusions could not be drawn;in 9.9% (81/821) of the cases, the conclusions in the expert report did not include an valuations of the medical act.The cases in which the injury was attributed to the process of the disease itself accounted for 80.9% (502/620), and those in which in the injury was considered a result of the health care received were 19.0% (118/620). The distribution of the cause of the injury based on accordance with the lex artis showed significant differences. Conclusions. In our country, the number of claims for claimed medical liability is increasing, predominantly in relation to surgical specialties, where a medical act is more likely to be considered not in accordance with the lex artis. In addition, in a significant percentage of cases, no conclusions are drawn about the medical act.
Key words: Liability, legal; Contractual liability; Malpractice; Negligence, Forensic medicine (source: MeSH NLM).
En el mundo, los avances en la tecnología médica, la promoción de la medicina basada en la evidencia, el uso de guías de práctica clínica y la hiperespecialización en todas las áreas de la medicina, han ocasionado un incremento proporcional en las expectativas de los pacientes y médicos, así como un incremento de la presión económica que, en conjunto, han contribuido al demérito de la autonomía del médico (1,2). En ocasiones el médico ya no es juzgado por su habilidad en el manejo de casos difíciles, sino por su capacidad para manejar y resolver los problemas sanitarios de una cantidad importante de pacientes que le asigna una institución sanitaria (3). El Perú no es ajeno a esta realidad.
En el Perú la “Ley de Protección al consumidor” (D.L. 716) permite realizar reclamaciones ante el Instituto Nacional de Defensa de la Competencia y de la Protección de la Propiedad Intelectual (INDECOPI). Por otro lado, tenemos las denuncias que se realizan en el fuero judicial civil o penal, dependiendo de si se persigue un resarcimiento por el perjuicio ocasionado, o una sanción punitiva como castigo por estas faltas. Sin embargo, las consecuencias de una denuncia por responsabilidad profesional médica pueden también abarcar el ámbito administrativo, ético y moral. Las denuncias judiciales generan cambios en varios aspectos de la vida del médico y su entorno (4-7). Estas, amenazan la verdadera naturaleza y los valores de la profesión médica (8), en especial porque muchas denuncias se realizan sin que el abogado patrocinador haya concretado un análisis previo del caso, ni una valoración suficiente de los fundamentos fácticos y jurídicos. Esta actitud de los profesionales del derecho, constituye una violación de los deberes procesales básicos de lealtad, buena fe, probidad y respeto al órgano judicial, así como de su propio código de ética (9).
El impacto de los eventos adversos (prevenibles o no) en la capacidad funcional de los pacientes afectados se ha descrito en varios estudios. Asimismo, se ha identificado que algunas especialidades son de “alto riesgo” para las reclamaciones judiciales (10-12). Según un estudio realizado en la Comunidad Europea en el 2006, el 80% de los ciudadanos europeos perciben a los errores médicos como un problema importante y un 50% cree que en un futuro estarán involucrados en un caso de negligencia médica (13). Schimmel (14), en 1964, reportó que al menos un 20% de los pacientes admitidos en un hospital universitario sufrieron de alguna iatrogenia. En otro estudio realizado en 1991, los eventos adversos ocurrieron en 3,7% de hospitalizados, 27,6% de estos eventos adversos fueron por negligencia (15). En el informe To Err Is Human: Building a Safer Health System (1999), concluyen que entre 44 000 y 98 000 personas mueren cada año a consecuencia de errores médicos prevenibles. Según el estudio Quality in Australian Health Care Study (QAHCS), el 16,6% de las admisiones hospitalarias estaban relacionadas con la ocurrencia de un evento adverso, siendo un 51% de ellos prevenibles (16). Healey et al. reportaron 31,5% de eventos adversos en 4743 pacientes (17). En Estados Unidos (18), luego de la revisión de 350 706 reclamaciones sentenciadas e indemnizadas, se encontró que el 28,6% de los casos correspondían a errores de diagnóstico, los que a su vez representaron la mayor proporción del monto total indemnizado (35,2%).
En el Perú, una vez realizada una denuncia judicial penal por presunta responsabilidad profesional médica, la autoridad competente remite los actuados al Instituto de Medicina Legal, donde aleatoriamente se asignan peritos médicos (especialistas o no), acreditados por la institución, a fin de emitir un dictamen pericial sobre el acto médico cuestionado. No existen estudios nacionales que caractericen los casos denunciados por presunta responsabilidad médica.
El presente estudio tiene como objetivo determinar las características de las denuncias penales por responsabilidad profesional médica, a partir de los informes periciales emitidos en la División Clínico Forense de Lima, Perú.
MATERIALES Y MÉTODOS
Se realizó un estudio transversal descriptivo. Se incluyeron todos los informes periciales por responsabilidad profesional médica emitidos desde el 1 de enero de 2005 hasta el 31 de diciembre de 2010, por la División Clínico Forense de Lima, dependencia del Instituto de Medicina Legal de referencia nacional en el Perú.
Los casos de denuncias penales por responsabilidad profesional médica remitidos por la autoridad judicial a la División Clínico Forense, fueron asignados aleatoriamente a peritos médicos, los que eran especialistas en medicina legal o médicos generales con formación institucional en el área médico - legal. Los casos fueron evaluados en junta médica o por dos peritos médicos como mínimo; estos, realizaron el estudio del acto médico cuestionado, exponiendo los hechos y comparándolos con un estándar en concordancia al modo, tiempo y lugar donde se realizó el acto médico (lex artis) para, finalmente emitir un dictamen pericial que fue remitido a la autoridad judicial. Cuando el caso requirió precisiones por un médico especialista afín al acto médico cuestionado, el perito solicitó, a la autoridad correspondiente, la inclusión del especialista, previo al estudio médico - legal del caso, o solicitó la opinión de la sociedad científica médica correspondiente con lo que se trató de minimizar los sesgos o errores de apreciación derivadas de la falta de experticia clínica o quirúrgica del perito médico.
Cuando se encontraron varios informes periciales correspondientes al estudio de un mismo caso, se consideró solo un informe pericial. Cuando en el acto médico se involucraba a médicos de varias especialidades, se consideró como especialidad denunciada a la que presentó mayor relación con el procedimiento médico y con la estructura o función corporal afectada. Se excluyeron además los informes periciales en cuyo contenido no se realizó la exposición de los hechos (análisis y síntesis del acto médico).
Las variables de interés fueron la especialidad médica a la que pertenecía el médico o equipo sanitario denunciado, el cumplimiento o no de la lex artis, y la causa de la lesión descrita con respecto al proceso de la enfermedad o la asistencia sanitaria, entendida esta última como la utilización de bienes o servicios diseñados para promover la salud.
La recolección de los datos se realizó durante el año 2012, mediante un instrumento elaborado en base a las variables de estudio. Posteriormente se elaboró una base de datos utilizando el software SPSS v.18.0. Se realizó un análisis descriptivo de cada una de las variables.
El estudio no involucró riesgos a la salud e integridad de personas; en todo momento se mantuvo la confidencialidad de las personas afectadas en los casos denunciados, y de las instituciones involucradas.
RESULTADOS
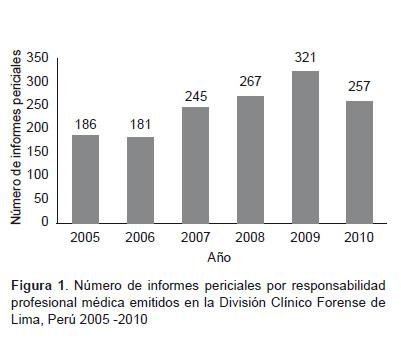
Se revisaron un total de 1457 informes periciales por responsabilidad profesional médica entre los años 2005 y 2010 (Figura 1 ).

Con respecto a la valoración cualitativa del acto médico, luego de aplicar los criterios de selección, el número de informes periciales correspondió a 880 casos, de los cuales se excluyeron los casos en los que no se pudo establecer la especialidad médica (46), y los referidos a actuaciones relacionadas a profesionales de la salud no médicos (13), quedando un total de 821 casos (actos médicos).
El 60,3% (495/821) de los casos fueron valorados como actos médicos realizados de acuerdo a la lex artis y 16,8% (138/821) no está de acuerdo a la lex artis. En 13% (107/821) de los casos no se pudo emitir conclusiones y en 9,9% (81/821) las conclusiones del informe pericial no incluyen una valoración del acto médico.
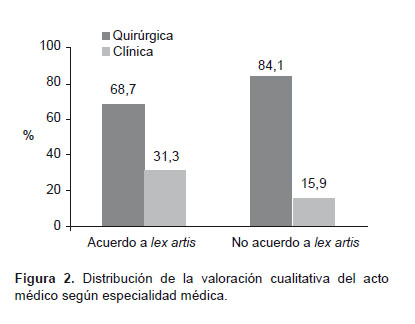
Las denuncias por presunta responsabilidad médica considerada como un acto médico no adecuada a la lex artis fueron mayores en especialidades quirúrgicas p<0,01 (Figura 2 ). Dentro de los casos en que el acto médico no estuvo de acuerdo a la lex artis según especialidades quirúrgicas, la mayor frecuencia correspondió a la especialidad de ginecología y obstetricia en 50,9% (59/116) y para especialidades clínicas la frecuencia fue mayor para pediatría 22,7% (5/22). El resto de especialidades se presentan en la Tabla 1.
Para analizar la causa de la lesión descrita en el informe pericial, se excluyeron los casos en los que no se pudo emitir conclusiones (107); cuando las conclusiones no realizaban una valoración del acto médico en relación a la lex artis (81), o cuando fue indeterminado (13), quedando 620 casos para el análisis.
Los casos donde la lesión se atribuyó al proceso de la enfermedad correspondieron al 80,9% (502/620), mientras que los atribuidos a la asistencia sanitaria el 19,0% (118/620). Las características del acto médico según la causa de la lesión como proceso de la enfermedad fueron en la mayoría de especialidades quirúrgicas correspondientes a ginecología y obstetricia en 44,3% (154/348) y para las especialidades clínicas la mayoría fue para pediatría en 32,5% (50/154). De acuerdo a la causa de la lesión por asistencia sanitaria esta fue mayor en las especialidades quirúrgicas de ginecología y obstetricia en 31,3% (31/99) y para especialidades clínicas esta fue mayor para pediatría en 31,6% (6/19). El resto de especialidades se presentan en la Tabla 2.
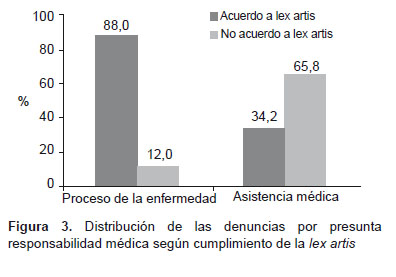
El mayor porcentaje de denuncias por presunta responsabilidad médica donde la lesión tuvo como causa la asistencia sanitaria fue mayor para el acto médico no acuerdo a lex artis (p<0,01) (Figura 3 ).
DISCUSIÓN
El estudio de un caso de presunta responsabilidad profesional médica involucra un proceso, en el que no solamente se realiza el estudio de la documentación básica remitida mediante la historia clínica, la mayoría de veces debe solicitarse, además, información adicional tal como guías de práctica clínica utilizadas en la institución sanitaria, la aclaración o ampliación de algunos términos y abreviaturas utilizados en la historia clínica, la aclaración de caligrafía, etc. La complejidad de este proceso se evidencia por la gran cantidad de informes periciales referidos a un mismo caso.
El número de informes periciales de responsabilidad profesional médica muestra un incremento del 72% en el 2009 y de 38% en el 2010 comparados al año 2005; resultados ligeramente menores al reportado por Ferrara (19), quien refiere que las denuncias por mala práctica médica se han incrementado en más del 50% en Gran Bretaña, Países Bálticos y los países del este, y hasta un 200 y 500% en Alemania, Italia, países Ibéricos y del mediterráneo.
Los resultados hallados son acordes a los reportados en otros países, con clara predominancia de las especialidades quirúrgicas. Tumer y Dener (20) en un estudio realizado en Turquía reportan que la mayoría de casos de denuncias corresponden a ginecología y obstetricia (34,2%); y cirugía general (25,4%). Asimismo, Madea et al (21), en un estudio realizado en 4450 autopsias sospechosas de mala práctica médica, encontraron que 28,5% de los casos correspondían a especialidades quirúrgicas. Tamara et al. (22), en un estudio realizado en Colombia encuentran que la mayoría de casos corresponden a ginecología y obstetricia (32%) seguida por otras especialidades quirúrgicas como cirugía general (10%), ortopedia (10%), cirugía plástica (9%), oftalmología (8%) y anestesiología (2%).
La valoración cualitativa del acto médico, desde el punto de vista médico legal, se realiza a través de un proceso que involucra la comparación de los hechos (condición) con las normas y reglas que rigen a la profesión (criterio); con estándares que establecen la práctica médica habitual (lex artis – “aquello que es practicado y conocido por todo médico diligente”); en la conclusión del informe pericial debe registrarse la valoración cualitativa del acto médico, la lesión o daño corporal, el nexo de causalidad, y la obligación de medios o de seguridad incumplido. Cuando se valora al acto médico como adecuado a la lex artis, denota una denuncia impertinente o que no viene al caso; donde, probablemente, la motivación para realizar la denuncia no sea legitimada por una motivación razonada de parte del abogado que patrocina la denuncia. Esto cobra especial importancia si se pondera los efectos en el equipo o institución sanitaria, los que se han descrito en numerosas publicaciones y que abarcan desde efectos económicos, sociales, hasta individuales (23-26).
Los valorados como denuncias pertinentes (desde el punto de vista médico legal), debido a que los actos médicos cuestionados no estaban de acuerdo a la lex artis, correspondieron en mayor porcentaje a especialidades quirúrgicas, especialidades en las que un error por acción u omisión tienden con mayor probabilidad a generar un resultado no deseado, o la falta de documentación de un procedimiento perioperatorio puede ser relacionado a una conducta no diligente, situaciones que explican este hallazgo.
Nuestros resultados (17,1%) son mayores a los encontrados por Tamara et al. (22), en Colombia, quienes reportan que solo el 9% de casos se apartaba de las normas de atención. Madea et al. (21) reportan un 13,5% de casos confirmados de mala práctica médica en autopsias de reclamaciones por presunta negligencia médica. Asimismo, los resultados reflejan las implicancias y el impacto social y familiar que acarrea la muerte de una gestante o de un producto deseado, lo que aunado a las políticas de disminución de la mortalidad materno - infantil, han conllevado a que de oficio, se investiguen todas las muertes maternas, lo que evidentemente contribuye al incremento de la cantidad de denuncias contra especialistas en la especialidad de ginecología y obstetricia.
Según la causa a la que se atribuye la lesión, cuando se trata de las especialidades de neurocirugía, anestesiología, y en menor medida en cirugía general, el número de casos donde la etiología de la lesión se atribuyó a la asistencia sanitaria fue mayor. Lo contrario ocurre en medicina interna, pediatría y traumatología, donde la lesión fue atribuida a la evolución de la enfermedad. De manera global, el porcentaje de lesión cuya causa fue atribuida a la asistencia sanitaria es de 19,1%, resultados que son superiores a los encontrados en el estudio ENEAS (27) (2005) donde la incidencia de eventos adversos atribuidos a la asistencia sanitaria fue de 9,3%. Sin embargo, estas diferencias se explican por las características de la población de estudio, ya que en el presente trabajo se tomaron en cuenta solo las que ya tenían una denuncia judicial; un hecho similar ocurre si se comparan los resultados con los del estudio IBEAS (28).
Las limitaciones del presente estudio incluyen aquellas relacionadas a la calidad del informe pericial, debido a que no existe en nuestro país un estándar, guía o protocolo de evaluación de los actos médicos denunciados por presunta responsabilidad médica. El panorama a nivel mundial no difiere mucho de nuestra situación, aunque se encuentra en proceso una propuesta de “Guía Europea de consenso de comprobación y criterios de evaluación de responsabilidad médica” (29). Otra de las limitaciones es que no se evaluaron los casos de responsabilidad médica con resultado de muerte y que fueron necropsiados en el Instituto de Medicina Legal.
En conclusión, las denuncias por presunta responsabilidad profesional médica se encuentran en aumento, aunque en un porcentaje menor a lo señalado en países desarrollados, predominando los casos denunciados en las especialidades quirúrgicas. En un número importante de casos no se llegan a emitir conclusiones valorativas sobre el acto médico debido principalmente a la falta de información o la ausencia de registro del acto médico. Los resultados del presente estudio, podrían servir como base para la planificación y gestión de los riesgos sanitarios, estrategias de seguridad del paciente y para la prevención de denuncias por presunta responsabilidad médica.
Contribuciones de autoría: CNS participó de la concepción del estudio y recolectó los datos. SAG, RECP y KCJ hicieron la revisión crítica. CNS y TCJ realizaron el análisis e interpretación de los datos. CNS redactó el borrador del artículo. Todos los autores aprobaron la versión final del artículo.
Fuentes de financiamiento: autofinanciado.
Conflictos de interés: los autores declaran no tener conflictos de interés.
Referencias Bibliográficas
1. Ferrara SD, Pfeiffer H. Unitariness, evidence and quality in bio-medicolegal sciences . Int J Legal Med. 2010;124(4):343-4. doi: 10.1007/s00414-010-0477-x.
2. Brinkmann B, Cecchi R, Du Chesne A. Legal medicine in Europe--Quo vadis? Int J Legal Med. 1994;107(2):57-9.
3. Sheikh A, Ali S, Ejaz S, Farooqi M, Ahmed SS, Jawaid I. Malpractice awareness among surgeons at a teaching hospital in Pakistan . Patient Saf Surg. 2012;6(1):26. doi: 10.1186/1754-9493-6-26.
4. Fileni A, Magnavita N, Mammi F, Mandoliti G, Lucà F, Magnavita G, et al. Malpractice stress syndrome in radiologists and radiotherapists: perceived causes and consequences . Radiol Med. 2007;112(7):1069-84.
5. Kassoff RS. The psychological effects of medical malpractice litigation on the physician . En: Vevaina JR, Bone RC, Kassoff E, editores. Legal Aspects of Medicine. New York, NY: Springer New York; 1989. p. 325-30.
6. Hurtado Hoyo E, Gutiérrez Zaldívar H, Iraola N, Rodríguez A. Síndrome clínico judicial . Rev Asoc Med Argent. 2006;119(4):8-16.
7. Young P, Finn BC, Pellegrini D, Bruetman JE, Young DR, Trimarchi H. Síndrome clínico judicial . Medicina (B. Aires). 2011;71(5):501-2.
8. The ABIM Foundation; The ACP-ASIM Foundation; The European Federation of Internal Medicine. Profesionalidad médica en el nuevo milenio: un fuero médico . Rev Clin Esp. 2002;202(8):449-52.
9. Ilustre Colegio de Abogados de Lima. Código de Ética de los Colegios de Abogados [Internet]. Lima: CAP; 2012 [citado el 10 de Julio del 2013]. Disponible en: http://www.cal.org.pe/fx_codigo_etica.html
10. Studdert DM, Mello MM, Sage WM, DesRoches CM, Peugh J, Zapert K, et al. Defensive medicine among high-risk specialist physicians in a volatile malpractice environment . JAMA. 2005;293(21):2609-17.
11. Nahed BV, Babu MA, Smith TR, Heary RF. Malpractice liability and defensive medicine: a national survey of neurosurgeons . PLoS One. 2012;7(6):e39237. doi: 10.1371/journal.pone.0039237
12. Brown TW, McCarthy ML, Kelen GD, Levy F. An epidemiologic study of closed emergency department malpractice claims in a national database of physician malpractice insurers . Acad Emerg Med. 2010;17(5):553-60. doi: 10.1111/j.1553-2712.2010.00729.x.
13. European Commission. Medical errors . Eurobarometer. January 2006.
14. Schimmel EM. The Hazards of Hospitalization . Ann Intern Med. 1964;60:100-10.
15. Brennan TA, Leape LL, Laird NM, Hebert L, Localio AR, Lawthers AG, et al. Incidence of adverse events and negligence in hospitalized patients. Results of the Harvard Medical Practice Study I . N Engl J Med. 1991;324(6):370-6.
16. Wilson RM, Runciman WB, Gibberd RW, Harrison BT, Newby L, Hamilton JD. The Quality in Australian Health Care Study . Med J Aust. 1995;163(9):458-71.
17. Healey MA, Shackford SR, Osler TM, Rogers FB, Burns E. Complications in surgical patients . Arch Surg. 2002;137(5):611-7.
18. Saber Tehrani AS, Lee H, Mathews SC, Shore A, Makary MA, Pronovost PJ, et al. 25-Year summary of US malpractice claims for diagnostic errors 1986-2010: an analysis from the National Practitioner Data Bank . BMJ Qual Saf. 2013;22(8):672-80. doi: 10.1136/bmjqs-2012-001550
19. Ferrara SD. Medical malpractice and legal medicine . Int J Legal Med. 2013;127(3):541-3. doi: 10.1007/s00414-013-0839-2.
20. Tümer AR, Dener C. Evaluation of surgical malpractice in Turkey . Leg Med (Tokyo). 2006;8(1):11-5.
21. Madea B, Preuss J. Medical malpractice as reflected by the forensic evaluation of 4450 autopsies . Forensic Sci Int. 2009 Sep 10;190(1-3):58-66. doi: 10.1016/j.forsciint.2009.05.013.
22. Liliana Marcela TP, Sofía Helena JS, Luis Eduardo MP. Informes periciales por presunta responsabilidad médica en Bogotá . Rev Colomb Anestesiol. 2011;39(4):489-505.
23. Garcia-Garduza I. Pericial médica: su exposición en la comparecencia en casos de mala práctica médica . Rev Med Inst Mex Seguro Soc. 2011;49(5):563-70.
24. Fernández Puente M. Aspectos históricos de la responsabilidad médica . Rev Chil Cir. 2002;54(6):563-5.
25. Lakdawalla DN, Seabury SA. The Welfare Effects of Medical Malpractice Liability . Int Rev Law Econ. 2012;32(4):356-69.
26. Saberi SM, Sheikhazadi A, Joghataei H, Mohammadi V, Fallahian M. A survey of sued physicians’ self-reported reactions to malpractice litigation in Iran . J Forensic Leg Med. 2009;16(6):301-6. doi: 10.1016/j.jflm.2008.12.016.
27. Aranaz-Andrés JM, Aibar-Remón C, Vitaller-Murillo J, Ruiz-López P, Limón-Ramírez R, Terol-García E, et al. Incidence of adverse events related to health care in Spain: results of the Spanish National Study of Adverse Events . J Epidemiol Community Health. 2008;62(12):1022-9. doi: 10.1136/jech.2007.065227.
28. España, Ministerio de Sanidad y Política Social. Estudio IBEAS: prevalencia de efectos adversos en hospitales de Latinoamérica . Madrid: Editorial Grafo S.A; 2010.
29. Ferrara SD, Baccino E, Bajanowski T, Boscolo-Berto R, Castellano M, De Angel R, et al. Malpractice and medical liability. European Guidelines on Methods of Ascertainment and Criteria of Evaluation . Int J Legal Med. 2013;127(3):545-57. doi: 10.1007/s00414-013-0836-5.
Correspondencia: Cleyber Navarro Sandoval.
Dirección: División Clínico Forense. Jr. Antonio Raymondi 160, La Victoria. Lima.
Teléfono: (511) 985139199
Correo electrónico: medflogisto@yahoo.es
Recibido: 06-05-13
Aprobado: 07-08-13