REPORTE DE CASO
Hemorragia intracerebral
temprana como presentación atípica de encefalitis por herpes virus simple tipo
1
Early intracerebral hemorrhage as an atypical presentation
of herpes simplex-1 virus encephalitis
Carlos A. Cueto-Fuentes ![]() 1,2 Médico
Pediatra, Médico Auditor
1,2 Médico
Pediatra, Médico Auditor
1 Instituto
Nacional de Salud del Niño, Lima, Perú.
2 Facultad
de Medicina, Universidad Peruana Cayetano Heredia, Lima, Perú.
RESUMEN
La encefalitis por herpes virus simple es la causa
más común de encefalitis esporádica letal en el mundo. Una complicación poco
usual es la hemorragia intracerebral. Se describe el
caso de un preescolar de tres años que ingresa con cuadro clínico de
encefalitis aguda, con hallazgos de hemorragia intracerebral
temprana en región occipital y estudio en líquido cefalorraquídeo positivo para
herpes virus tipo 1, que recibe tratamiento con aciclovir;
sin embargo, cursa con evolución tórpida, incremento de hemorragias intracerebrales y desenlace fatal.
Palabras claves: Herpes Virus Humano Tipo 1; Encefalitis; Hemorragia Intracerebral Temprana (fuente: DeCS BIREME).
ABSTRACT
Herpes simplex encephalitis is the most common
cause of sporadic lethal encephalitis in the world. Intracerebral hemorrhage is an
uncommon complication. The case of a 3-year-old preschooler
who was admitted
with acute encephalitis clinical picture is described.
The patient presents findings of early intracerebral hemorrhage in the occipital region and a positive cerebrospinal
fluid study for herpes
virus type 1, which is treated with
acyclovir; however, it presents a torpid
evolution, increased intracerebral hemorrhages and
fatal outcome.
Keywords: Herpes Simplex virus; type 1; encephalitis; early intracerebral hemorrhage (source: MeSH NLM).
INTRODUCCIÓN
La encefalitis por herpes virus simple (HSV) es la
causa más común de encefalitis esporádica letal a nivel mundial; afecta,
aproximadamente, 1 de 250 000 a 1 de 1 000 000 de personas por año (1,2).
Cerca del 90% de casos en adultos y niños se da por HSV-1, mientras que el
HSV-2 predomina en neonatos (2,3).
Una presentación atípica es la
hemorragia intracerebral (HIC), presente en la
segunda semana de enfermedad, afecta los lóbulos temporales, la ínsula y la
región orbital de los lóbulos frontales; sin embargo, en niños, la afectación
extra temporal tiene mayor incidencia (4-8).
Se reporta el caso de un niño
con encefalitis por HSV-1 que debuta con HIC, con evolución tórpida y desenlace
fatal.
REPORTE DE CASO
Un paciente varón de tres años
con diez meses de edad, procedente de Comas, en Lima, sin antecedentes previos,
ingresó por emergencia con dos días de enfermedad, caracterizada por fiebre,
cefalea y vómitos no explosivos. Ocho horas previas al ingreso, presentó
convulsión focalizada con desviación de la mirada por tres minutos de duración
sin pérdida de conciencia. Cinco horas después, en el centro de salud, presentó
fiebre y convulsión tónico-clónica generalizada con desviación de la mirada a
la derecha de diez minutos de duración que cedió con benzodiacepinas. Fue
referido al Instituto Nacional de Salud del Niño.
Al ingreso, se observó un
paciente subfebril, irritable, con cefalea intermitente, Glasgow 15 y sin
signos meníngeos; se plantea el diagnóstico de convulsión febril compleja y
posibilidad diagnóstica de meningoencefalitis. Los resultados de exámenes
auxiliares se presentan en la Tabla 1.
Tabla
1.
Exámenes auxiliares al ingreso al Instituto Nacional de Salud del Niño
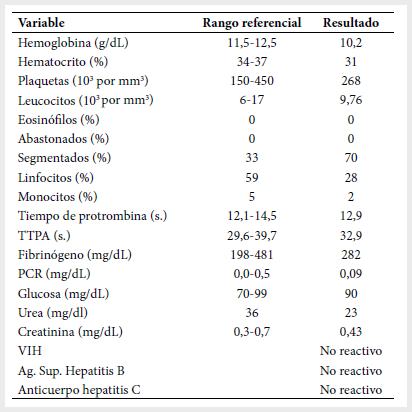
TTPA: Tiempo de tromboplastina
parcial activado. Ag.Sup.: Antígeno de superficie.
En las siguientes horas, sigue
febril, irritable, con cefalea y marcha atáxica. El padre no autorizó el
estudio del líquido cefalorraquídeo (LCR). La tomografía espiral multicorte (TEM) cerebral, sin contraste, muestra lesión hiperdensa compatible con hemorragia en región occipital
izquierda (Figura 1). El neurocirujano indica tratamiento con Manitol y Fenitoína.
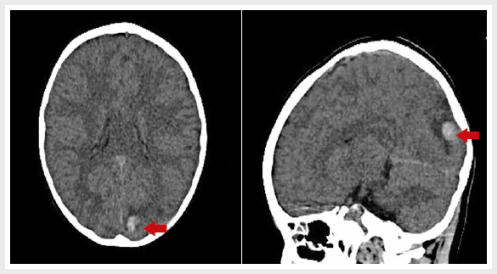
Figura
1.
Tomografía computarizada de cerebro sin contraste. Corte axial y sagital. Área hiperdensa de
A las 36 horas, la evaluación neuropediátrica lo encuentra despierto, irritable, Glasgow:
ocular con cuatro puntos, verbal con cuatro y motora con seis, sin signos
meníngeos, signo de Babinski negativo, reflejos osteotendinosos (ROT) conservados y pupilas isocóricas. El estudio del LCR mostró leucorraquia
con predominio linfocitario (Tabla 2). Se indicó ceftriaxona,
aciclovir y dexametasona
vía endovenosa (EV).
Tabla
2.
Estudio de líquido cefalorraquídeo al ingreso al Instituto Nacional de Salud
del Niño
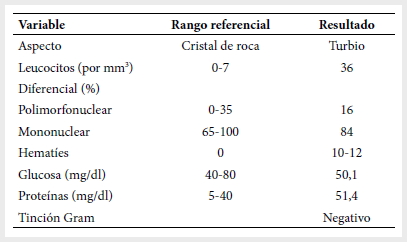
El tercer día, sigue con
fiebre, cefalea, rigidez de nuca, signo de Kerning
positivo y visión borrosa. El examen del fondo de ojo no mostró alteraciones.
La angiotomografía
cerebral evidencia lesión hemorrágica en región occipital con discreto
edema periférico y sin malformaciones vasculares. Al cuarto día, la evaluación
fue estacionaria. Reacción en cadena de la polimerasa (PCR) para HSV-1 en LCR
fue positivo, confirmando el diagnóstico de
encefalitis por HSV-1. En el quinto día presenta dos episodios de convulsión
tónico-clónica generalizada con desviación de la mirada de 30 segundos de
duración. La resonancia magnética nuclear (RMN) cerebral mostró compromiso de
parte posterior del hemisferio cerebral izquierdo, aumento de volumen y edema,
sangrado en cara inferior de lóbulo temporal y polo occipital izquierdo (Figura 2). Tras ello, presentó convulsiones con paro cardiorrespiratorio, recibió
reanimación cardiopulmonar y quedó con soporte ventilatorio.
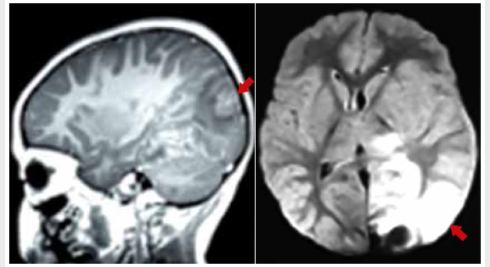
Figura
2.
Resonancia magnética cerebral. En corte sagital ponderada en T1 sin contraste,
se muestra foco de hiperseñal compatible con
hemorragia subaguda asociado a hiposeñal de
parénquima adyacente relacionable con proceso inflamatorio subyacente. Difusión
(DWI) en axial muestra extensa restricción en lóbulo temporal izquierdo con
imagen anterior nodular hipointensa en relación con
sangrado descrito.
En la nueva TEM cerebral sin
contraste, se evidenció hemorragia parieto-occipital
izquierda que comprometió hipocampo y córtex estriado, con marcado edema vasogénico circulante desplazando línea media hacia la
derecha e incremento de sangrado respecto a estudios previos (Figura 3). El
servicio de neurocirugía la describió como HIC, edema y tronco cerebral
enclavado.
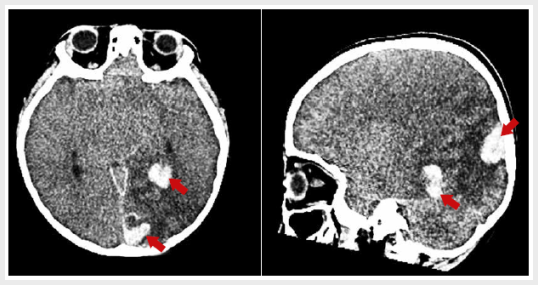
Figura
3. Tomografía cerebral con
contraste. Corte axial y sagital. Se aprecia colección hemorrágica de 12 mm en
región parieto-occipital izquierda que compromete el
hipocampo izquierdo y otra de 26 x 12 mm adyacente a la línea media interhemisférica en la región occipital izquierda (córtex
estriada), las que se asocian a edema vasogénico
circundante y desplazando la línea media interhemisférica
hacia la derecha.
El paciente tuvo evolución
tórpida, pupilas arrefléxicas, midriáticas, reflejo
del dolor negativo, ROT y reflejo nauseoso negativos, sin patrón ventilatorio
propio. Neuropediatría planteó coma profundo arrefléxico y encefalitis herpética hemorrágica.
En los siguientes días, el
paciente cursó con deterioro sistémico, trastornos hidroeléctricos, neumotórax
a tensión, sepsis, oliguria y falla multiorgánica.
Falleció a los 20 días de su ingreso.
DISCUSIÓN
La encefalitis por HSV
presenta una distribución bimodal con un tercio de casos entre los seis meses y
los veinte años (pico de seis meses a tres años) y casi la mitad en mayores de
50 años
(2,5). Pasada la etapa neonatal, el HSV-1 es más frecuente en niños
y adultos (90% de casos) (2,3.9). En Perú, un estudio prospectivo multicéntrico encontró 84% de encefalitis por HSV-1 (10).
El HSV-1 ingresa vía mucosa o
piel dañada, con un gran porcentaje de primoinfección
asintomática
(4). Respecto a la pato-génesis de la
encefalitis por HSV en niños, cerca del 30% es por primoinfección
y 70% por reactivación. Las potenciales vías de ingreso del HSV-1 al sistema
nervioso central (SNC) incluyen: a) infección primaria orofaríngea
con invasión vía tractos del nervio olfatorio y trigémino, b) propagación
hematógena, c) reactivación viral periférica con propagación axonal e d) infección del SNC sin infección periférica
definida
(2).
La clínica se manifiesta por
un cuadro agudo de cefalea, fiebre, alteración de conciencia, cambios de
conducta, signos neurológicos focales (hemiparesia, ataxia, alteración de
pares craneales), meníngeos y convulsiones en 50% de casos. El paciente empezó
con fiebre y cefalea, considerados como síntomas precoces y constantes en
varios estudios (4,5,7,9,10); agregándose
posteriormente convulsión, ataxia, irritabilidad y signos meníngeos. Estas
manifestaciones asociadas a la TEM cerebral con lesión hemorrágica y LCR con leucorraquia (predominio linfocitario), fueron indicativos
de encefalitis viral a descartar HSV, por lo cual se instauró terapia con aciclovir a 20 mg/kg c/8h EV. Los pacientes tratados con aciclovir dentro del segundo día de admisión tienen mejor
pronóstico
(7), pues disminuye la mortalidad del 70% en no tratados a un
20-30%. La dosis estándar de aciclovir es 10 mg/kg
c/8h EV; sin embargo, algunos recomiendan dosis altas en pediatría (20 mg/kg
c/8h) por aproximadamente 21 días (4,5).
El LCR es anormal en más del
95% de casos, caracterizado por leucorraquia (10-200
células/mm3),
predominio linfocitario, algunos hematíes, que reflejan daño hemorrágico parenquimal (hallazgos encontrados en el caso); asimismo,
un incremento moderado de proteínas en 85% de casos e hipoglucorraquia
en menos del 5% (4). El diagnóstico se confirma con PCR (+) para HSV en
LCR, considerado el «gold standard», (sensibilidad
96% y especificidad 99%). En pacientes pediátricos, existe un mayor porcentaje
de falsos negativos principalmente en los primeros días de enfermedad, con lo
que la sensibilidad baja a 70-75% (5).
Los estudios de imágenes
permiten ver lesiones cerebrales clásicas del HSV (hemorrágicas y necróticas).
La TEM tiene baja sensibilidad en detectar cambios o lesiones parenquimales durante los primeros días de enfermedad con
áreas hipodensas en región temporal y ocasionalmente hiperdensas que representan zonas de hemorragias (7,9).
En el presente caso, la TEM, al ingreso, muestra lesión focal hiperdensa en la región occipital con edema periférico,
compatible con HIC. La RMN es el estudio de elección para detección precoz de
lesiones por HSV por su mayor sensibilidad, ya que más del 90% de casos con PCR
(+) para encefalitis herpética tienen RMN anormal (7). Las lesiones
típicas son áreas de necrosis y hemorragia que envuelven región media del
lóbulo temporal (amígdala, hipocampo, uncus), estructuras inferiores del lóbulo
frontal (corteza frontal orbital y giro cingular) y
corteza insular (2). Sin embargo, el paciente evolucionó con lesiones
extensas a nivel parietal, temporal, occipital, hipocampo y córtex estriado,
reafirmando estudios previos que mencionan que la afectación extra temporal
(zona occipital, parietal, cerebelo, opercular y talámica)
es frecuente en niños (2,5,7,8,11). De Tiège et al., describen afectación extra temporal en
el 40% de la población pediátrica frente a un 9-15% de adultos con HSV (5).
La HIC por encefalitis HSV es
rara y su mecanismo poco claro. Se postula que produce una vasculitis o
vasculopatía necrótica que, asociada al incremento de la presión intracraneal,
ocasiona la ruptura de vasos pequeños y, en consecuencia, produce sangrado
cerebral (1,12-14).
Otra teoría es que la respuesta inflamatoria inmune daña el tejido cerebral y
lo hace más propenso al sangrado espontáneo (12). El paciente debutó con HIC
a las horas del ingreso, lo cual es raro, ya que el sangrado se presenta
generalmente en la segunda semana; como lo describe Bewersdorf
et al., en 33% de sus casos (1). Ante esto, algunos sugieren
que el inicio precoz del tratamiento no disminuye el riesgo de sangrado (12,14-16).
Una revisión de Rodriguez-Sainz et al.,
describe HIC como debut en 35% de los casos mientras el 65% inició a partir de
la segunda semana (12). Takeuchi et al. realizó una revisión de once casos, cuatro presentaron
hemorragia al momento del ingreso mientras que el resto entre el quinto al
décimo quinto día (16) reafirmando que
la presentación temprana de HIC es poco frecuente.
Lamentablemente la evolución
del paciente fue tórpida, con múltiples complicaciones y desenlace fatal.
Algunos estudios estiman un 3% de mortalidad por encefalitis en pacientes
pediátricos
(17) y en caso de HIC hasta un 5,2% (12). Respecto a la
edad como factor de riesgo, Ward et al., refiere que los menores de un
año tienen mayor riesgo de secuelas neurológicas (8). Asimismo, los
predictores de mortalidad son falla respiratoria, sepsis, neumonía, intubación
y retraso del inicio de tratamiento antiviral (2,17); los cuales se dieron en
el presente caso. Por otra parte, Gnann JW et al.,
encontró que las convulsiones, déficits neurológicos focales y extensión o
localización de la lesión cerebral no influyen en el pronóstico (2).
Como limitaciones del reporte
debemos reconocer que no se realizó estudio de LCR ni de imágenes al ingreso,
lo cual pudo haber modificado el curso de la enfermedad. Por ende, ante un
cuadro clínico de encefalitis aguda y HIC, debemos
sospechar de HSV, confirmar el diagnóstico e instaurar tratamiento oportuno, ya
que el retraso está asociado a un peor pronóstico.
Con este reporte pretendemos
contribuir al conocimiento acerca de la encefalitis por HSV, recalcando la
presentación atípica de la HIC con debut temprano y afectación extratemporal.
Agradecimientos:
Al Dr. Carlos Ugas Charcape, por su apoyo en la interpretación de imágenes y
al Dr. Carlos Llenque Fernández por la revisión
crítica del artículo.
REFERENCIAS BIBLIOGRÁFICAS
1. Bewersdorf JP, Koedel U, Patzig M, Dimitriadis K, Paerschke G, Pfister H-W, et al. Challenges
in HSV encephalitis: normocellular
CSF, unremarkable CCT, and atypical
MRI findings. Infection. 2019;47(2):267-273. doi:
10.1007/s15010-018-1257-7.
2. Gnann JW, Whitley RJ. Herpes Simplex Encephalitis:
an Update. Current Infectious Disease Reports [Internet]. marzo de 2017 [citado 26 de enero de 2019];19(3). Disponible
en: http://link.springer.com/10.1007/s11908-017-0568-7.
3. Katyal N, Taqui AM, Tepper D, Beary JM, Newey CR. Fulminant herpes simplex virus type i encephalitis despite maximal medical therapy. Cureus. 10(4): e2467. doi 10.7759/cureus.2467
4. Steiner I, Benninger
F. Manifestations of Herpes Virus Infections
in the Nervous System. Neurol Clin. 2018;36(4):725-738. doi: 10.1016/j.ncl.2018.06.005.
5. De Tiège X, Rozenberg F, Héron B. The spectrum of herpes simplex encephalitis in children. Eur J Paediatr Neurol. 2008;12(2):72-81.
6. To TM, Soldatos A,
Sheriff H, Schmid DS, Espinosa N, Cosentino
G, et al. Insights into
Pediatric Herpes Simplex Encephalitis
From a Cohort of 21 Children From the
California Encephalitis Project, 1998–2011. Pediatr Infect Dis J. 2014;33(12):1287-8. doi: 10.1097/INF.0000000000000422.
7. Tyler K. Update on herpes simplex encephalitis. Rev Neurol Dis. 2004 Fall;1(4):169-78.
8. Ward KN, Ohrling A,
Bryant NJ, Bowley JS, Ross EM, Verity
CM. Herpes simplex serious neurological disease in young children: incidence and long-term outcome. Arch Dis
Child. 2012;97(2):162-5. doi: 10.1136/adc.2010.204677.
9. Argyriou AA, Tsota I, Solomou E, Marangos M, Kalogeropoulou C, Petsas T, et al. Intracerebral
haemorrhage as a rare complication of HSV-1 meningoencephalitis:
Case report and review of the literature. Scand J Infect Dis. 2006;38(1):63-6.
10. Montano SM, Mori N,
Nelson CA, Ton TGN, Celis V, Ticona E, et al.
Herpes simplex virus encephalitis
in Peru: a multicentre prospective study. Epidemiol Infect. 2016;144(8):1673-8. doi:
10.1017/S0950268815003222.
11. Wasay M, Mekan SF, Khelaeni B, Saeed Z, Hassan A, Cheema Z, et
al. Extra temporal involvement in herpes simplex encephalitis. Eur J Neurol. 2005;12(6):475-9.
12. Rodríguez-Sainz A, Escalza-Cortina
I, Guio-Carrión L, Matute-Nieves A, Gómez-Beldarrain
M, Carbayo-Lozano G, et al. Intracerebral hematoma complicating
herpes simplex encephalitis.
Clin Neurol Neurosurg. 2013;115(10):2041-5. doi: 10.1016/j.clineuro.2013.06.016.
13. Tonomura Y, Kataoka H, Yata N, Kawahara M, Okuchi K, Ueno S. A successfully treated case of herpes simplex encephalitis complicated by subarachnoid bleeding: a case report. J Med Case Rep. 2010;22;4:310. doi: 10.1186/1752-1947-4-310.
14. Harada Y, Hara Y. Herpes simplex encephalitis complicated by cerebral hemorrhage during acyclovir therapy. Intern Med. 2017;56(2):225-229. doi: 10.2169/internalmedicine.56.7386.
15. Lo WB, Wilcock DJ,
Carey M, Albanese E. Herpes encephalitis
complicated by cerebral haemorrhage. J Neurol Neurosurg Psychiatry. 2013;84(12):1404-6. doi:
10.1136/jnnp-2013-305552.
16. Takeuchi S, Takasato Y. Herpes simplex virus encephalitis complicated by intracerebral hematoma. Neurol India. 2011;59(4):594-6. doi: 10.4103/00283886.84344.
17. Messacar K, Fischer
M, Dominguez SR, Tyler KL, Abzug
MJ. Encephalitis in US children.
Infect Dis Clin North Am. 2018;32(1):145-162.
doi: 10.1016/j.
idc.2017.10.007.
Fuentes de financiamiento: Autofinanciado.
Citar como: Cueto-Fuentes CA. Hemorragia intracerebral
temprana como presentación atípica de encefalitis por herpes virus simple tipo
1. Rev Peru Med Exp Salud Publica.
2020;37(1):155-59. Doi: https://doi.org/10.17843/rpmesp.2020.371.4384.
Correspondencia: Carlos A. Cueto-Fuentes; Av. 28 de Julio 154 dpto. 306, Jesús
María. Lima; carlos.cueto@upch.pe.
Conflicto de intereses: El autor declara no tener conflicto de interés.
Recibido:
20/03/2019
Aprobado:
05/02/2020
En línea:
23/03/2020