Anderson N. Soriano-Moreno
Diego Urrunaga-Pastor
Gino Venegas-Rodríguez
Vicente A. Benites-Zapata
ARTÍCULO ORIGINAL
Asociación entre conocimientos acerca del cáncer de
cuello uterino y realizarse una prueba de Papanicolaou en mujeres peruanas
Association between
knowledge about cervical cancer and having a Papanicolaou test
in peruvian women
Guido Bendezu-Quispe
![]() 1,
Magíster en Informática Biomédica
1,
Magíster en Informática Biomédica
Anderson N. Soriano-Moreno ![]() 2, médico cirujano
2, médico cirujano
Diego Urrunaga-Pastor ![]() 3,
médico cirujano
3,
médico cirujano
Gino Venegas-Rodríguez ![]() 4,5, ginecólogo oncólogo
4,5, ginecólogo oncólogo
Vicente A. Benites-Zapata ![]() 1, magíster en Investigación Epidemiológica
1, magíster en Investigación Epidemiológica
1 Unidad
de Investigación para la Generación y Síntesis de Evidencias en Salud,
Vicerrectorado de Investigación, Universidad San Ignacio de Loyola, Lima, Perú.
2 Escuela
de Medicina, Universidad Peruana Unión, Lima, Perú.
3 Universidad
Científica del Sur, Lima, Perú.
4 Facultad
de Medicina Humana, Universidad de Piura, Lima, Perú.
5 Clínica
Angloamericana, Lima, Perú.
RESUMEN
Objetivos: Estimar la asociación entre tener conocimientos acerca del
cáncer de cuello uterino (CaCu) y realizarse una
prueba de Papanicolaou (PAP) en mujeres peruanas mayores de 30 años.
Materiales y métodos: Se realizó un análisis secundario de la Encuesta
Demográfica y de Salud Familiar de los años 2015 al 2017. El nivel conocimiento
fue evaluado utilizando las preguntas: ¿considera usted que el cáncer se puede
prevenir?, ¿alguna vez ha oído hablar del CaCu?,
¿alguna vez ha oído hablar del virus del papiloma humano (VPH)? y ¿considera
que el VPH puede causar CaCu? La variable dependiente
fue la realización de un PAP en los dos últimos años. Para estimar la
asociación se utilizaron modelos lineales generalizados de la familia Poisson crudos y ajustados. La medida de asociación fue la
razón de prevalencia ajustada (RPa) con sus
respectivos intervalos de confianza al 95% (IC 95%).
Resultados: Se analizaron datos de 21 563 mujeres. La prevalencia de haberse
realizado un PAP en los últimos dos años fue 52,4%. Se encontró que, quienes respondieron
que se puede prevenir el cáncer (RPa = 1,09; IC 95%:
1,01-1,17), que habían oído hablar del CaCu (RPa = 1,27; IC 95%: 1,14-1,40) o del VPH (RPa = 1,20; IC 95%:1,13-1,28) o que respondieron que el VPH
podía causar CaCu (RPa =
1,21; IC 95%: 1,111,33) tuvieron una mayor prevalencia de haberse realizado un
PAP en los últimos dos años.
Conclusiones: Tener conocimientos sobre CaCu y VPH
se asoció con haberse realizado un PAP en los últimos dos años.
Palabras claves: Neoplasias del Cuello Uterino; Prueba de
Papanicolaou; Papillomaviridae; Conocimientos;
Actitudes y Práctica en Salud (fuente: DeCS BIREME).
ABSTRACT
Objetives: To estimate the association between having knowledge about cervical cancer (CC) and having a Pap test (PAP) in Peruvian women over 30 years
old.
Materials and Methods: A secondary analysis of the Demographic and Family Health Survey of the years 2015 to 2017 was carried out.
The level of knowledge was evaluated
using the questions, do you think that cancer
can be prevented?, Have you ever heard
of CC?, Have you ever heard of human papillomavirus (HPV)? And do you think HPV can cause CC? The dependent variable was the realization
of a PAP in the last two years. To estimate
the association, generalized linear models of the raw and adjusted
Poisson family were used. The
measure of association was the adjusted
prevalence ratio (aPR) with its respective
95% confidence intervals
(95% CI).
Results: Data from 21 563 women
were analyzed. The prevalence of having performed a PAP in the last two
years was 52.4%. It was found
that, those who responded that cancer can be prevented (aPR = 1.09; 95% CI: 1.01-1.17), who
had heard of CC (aPR = 1.27; 95% CI: 1.14-1 , 40) or HPV (aPR = 1.20; 95%
CI: 1.13-1.28) or who responded that HPV could cause CC (aPR = 1.21; 95%
CI: 1.11-1.33) had a higher
prevalence of having performed a PAP in the last two years.
Conclusions: Having knowledge about
CC and HPV has been associated
with having performed a PAP in the last two years.
Keywords: Uterine
Cervical Neoplasms; Papanicolaou Test; Papillomaviridae; Health Knowledge; Attitudes; Practice (source: MeSH NLM).
INTRODUCCIÓN
El cáncer de cuello uterino (CaCu) es un problema de salud pública a nivel mundial. En
2018, se presentaron 570 000 casos (equivalente al 6,6% de todos los cánceres
en mujeres) y un total de 311 000 muertes, representando para las mujeres el
cuarto lugar en frecuencia de cánceres diagnosticados y el cuarto lugar en
mortalidad. Aproximadamente, el 90% de las muertes por CaCu
acontecieron en países de bajos y medianos ingresos (1,2).
En Perú para el 2018, se
diagnosticaron 4103 nuevos casos de cáncer cervical, con una tasa anual de
incidencia ajustada por edad de 23,2 por cada 100 000 mujeres, ocupando el
segundo lugar como causa de cáncer en mujeres solo superado por el cáncer de
mama (3).
El CaCu causa una alta mortalidad en el Perú,
calculándose 1836 muertes por esta causa en 2018 (tasa de mortalidad anual
ajustada por edad de 10,2 por 100 000 mujeres), siendo la tercera causa de
muerte por cáncer en el Perú y ocupando el primer lugar de mortalidad por
cáncer en mujeres de 15 a 44 años (3).
El diagnóstico temprano es una
medida importante en el control de la carga de enfermedad por CaCu. Cuando una enfermedad es detectada en fases
tempranas, acompañado del acceso a tratamientos efectivos, mejora el pronóstico
y supervivencia de los pacientes (4). Un diagnóstico temprano,
podría prevenir el 40% de casos de CaCu, sobre todo
en mujeres no vacunadas contra el virus del papiloma humano (VPH) (4).
Para el tamizaje de CaCu se dispone de diversas
intervenciones, siendo la prueba de Papanicolaou (PAP) una de las herramientas
más costo-efectivas, sobre todo en países de menores ingresos (5).
A pesar de la carga de
enfermedad por CaCu, las coberturas de tamizaje son
bajas para este problema. En países de bajos y mediados ingresos, en donde los
requerimientos de laboratorio y equipamiento tienen problemas logísticos, así
como el rendimiento de la prueba de PAP en sí (sensibilidad de aproximadamente
50%), limitan la efectividad de esta tecnología (6). Se han propuesto
intervenciones educativas orientadas a aumentar el nivel de conocimiento sobre
el CaCu y con ello la realización de pruebas de
tamizaje periódico para esta enfermedad, incluyendo la realización de un PAP,
habiéndose descrito que la prueba de PAP produce una reducción promedio de 2,6%
por año en la mortalidad por esta neoplasia (7,8).
|
MENSAJES CLAVE
Motivación para realizar el estudio: Se ha descrito que el nivel de conocimiento sobre el CaCu se asocia a la realización de pruebas de tamizaje periódico para CaCu, como la prueba de Papanicolau (PAP). Sin embargo, se desconoce la asociación entre conocimiento sobre CaCu y la realización de PAP. Principales hallazgos: En Perú, una de cada dos mujeres se realizó PAP en los últimos dos años. Conocer sobre el CaCu y el virus del papiloma humano se asociaron con realizarse un PAP en población peruana. Implicancias: El desarrollo de estrategias que incrementen el
conocimiento sobre el CaCu podría incrementar el
número de mujeres que se realizan un PAP. |
Por ello, el objetivo del
estudio fue estimar la asociación entre tener conocimientos acerca del CaCu y realizarse una prueba de PAP en una muestra
representativa de mujeres peruanas.
MATERIALES Y MÉTODOS
Población, muestra y muestreo
Se realizó un análisis secundario de los datos de
la Encuesta Demográfica y de Salud Familiar (ENDES) del 2015, 2016 y 2017. La
ENDES es una encuesta de forma anual por el Instituto Nacional de Estadística e
Informática (INEI) cuyo objetivo es obtener información sobre el estado
demográfico y de salud de las madres y niños menores de cinco años. El muestreo
empleado en la ENDES es probabilístico de tipo equilibrado, bietápico,
estratificado e independiente, a nivel departamental y por área urbana y rural.
Las estimaciones de la ENDES tienen representatividad anual a nivel nacional,
urbano/rural, por dominio geográfico (Lima Metropolitana, Costa, Sierra y
Selva) y para las 24 regiones del Perú y la provincia constitucional del Callao
(9).
El acceso a las bases de datos de la ENDES es libre y están disponibles en el
portal web del INEI (http://iinei.inei.gob.pe/microdatos).
Criterios de elegibilidad
Para los años incluidos en el análisis, un total de
104 788 mujeres de 15 a 49 años de edad fueron encuestadas. Sin embargo, solo
se incluyeron mujeres mayores de 30 años debido a que las preguntas que
corresponden a la prevención de cáncer cervical uterino fueron parte del
cuestionario Salud y fueron realizadas a una submuestra
de 21 950 mujeres mayores de 30 años. Se excluyeron participantes que
refirieron tener más de un seguro de salud y mujeres que no tenían los datos
completos en las variables de interés.
Variables y mediciones
La variable dependiente fue
«la realización de la prueba de Papanicolaou en los dos últimos años» con las
categorías sí/no. Se utilizó la pregunta (QS412U) «¿Alguna
vez en su vida un médico u otro profesional de salud le ha realizado la prueba
de Papanicolaou?» y la pregunta (QS411) «¿Hace cuánto tiempo le realizaron la
última vez la prueba de Papanicolaou?», para establecer que participantes se
hicieron el PAP en los dos últimos años.
El conocimiento con respecto
al CaCu y VPH fue evaluado mediante cuatro preguntas:
(QS401) «¿Considera usted que el cáncer se puede prevenir?» y (QS402) «¿Alguna
vez ha oído hablar de cáncer cervical?», que se realizaron a toda la submuestra; y las preguntas (QS403) «¿Alguna vez ha oído
hablar del VPH?» y (QS404) «¿Considera que el VPH puede causar cáncer cervical?»
que se realizaron solo si la participante respondían afirmativamente a la
pregunta QS402. Es por esta razón que el análisis de estas dos últimas
variables se llevó a cabo con un tamaño muestral de
19 813 y 14 740 participantes, respectivamente.
Se consideraron las siguientes
variables confusoras basados en la literatura
reportada (10):
edad de la mujer y número de hijos, como variables numéricas; y el grado de
instrucción (no educación/primaria, secundaria, superior), estado civil
(casada, soltera), índice de bienestar (muy bajo, bajo, medio, alto, muy alto),
región de procedencia (Lima Metropolitana, resto de la costa, sierra, selva),
zona de residencia (urbana, rural), uso de anticonceptivos modernos (sí, no) y
el tipo de seguro con los estratos: ninguno, Seguro Integral de Salud (SIS),
Seguro Social de Salud del Perú (EsSalud), Fuerzas
Armadas y Policiales, entidad prestadora y seguro privado; como variables
categóricas.
Análisis estadístico
Los módulos de datos fueron
descargados directamente del portal del INEI, importados y unidos mediante el
programa R v3.4 (https://www.r-project.org/).
Todos los análisis se realizaron tomando en cuenta el diseño de muestras
complejas mediante la especificación de los estratos, pesos y la unidad
primaria de muestreo con el comando svydesign
de la librería survey.
La prevalencia de la variable
dependiente y las variables independientes fueron reportadas con sus
respectivos intervalos de confianza al 95% (IC 95%). Las características de la
población fueron descritas en proporciones, para el caso de las variables categóricas,
y en medias para las variables numéricas. Así mismo, se realizaron análisis bivariados para comparar la prevalencia de realizarse un
PAP en los dos últimos años entre los estratos de las variables categóricas o
para comparar promedios entre las variables numéricas.
Para determinar la asociación
entre las variables independientes y la variable dependiente, se calcularon las
razones de prevalencia (RP) con sus IC 95% mediante modelos lineales
generalizados de la familia Poisson, crudo y
ajustado. También, se consideró el ajuste de los IC 95% debido al uso de
subpoblaciones. Se llevó a cabo un análisis de regresión separado para cada una
de las variables independientes. Para el ingreso de las variables confusoras al modelo ajustado, se utilizó un criterio
epidemiológico. La colinealidad fue evaluada entre
todas las variables de manera conceptual y mediante el factor de inflación de
la varianza (VIF), un valor del VIF menor de 4 fue considerado como ausencia de
colinealidad.
Aspectos éticos
Las bases de datos se encuentran disponibles sin
información que pueda identificar a los participantes. Previo encuestado, en
cada hogar se obtuvo el consentimiento informado.
RESULTADOS
La ENDES encuestó a un total de 36 655 mujeres evaluadas en el 2015, 34 131 en el 2016 y 34 002 en el 2017, de las cuales solo 7238, 7301 y 7411 respondieron los cuestionarios con las preguntas que corresponden a la prevención de cáncer cervical en dichos años respectivamente. De esta forma, se incluyeron a 21 950 mujeres, de las cuales 387 tuvieron que ser excluidas por tener más de un seguro de salud, quedando 21 563 mujeres incluidas para el análisis (Figura 1).
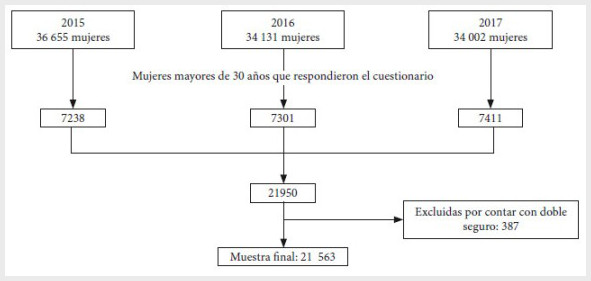
Figura 1. Flujograma de la
selección de participantes incluidos en el análisis, ENDES 2015-2017
El 57,6% de la población
evaluada tuvo una edad entre 30 y 40 años, 32,1% tuvo un grado de instrucción
superior, el 70,2% de la población incluida estuvo casada, ocho de cada 10
personas residían en un área urbana, así como el 13,6% de la población vivía en
la selva (Tabla 1).
Tabla 1. Características de las mujeres peruanas mayores de 30 años
incluidas en las ENDES 2015 – 2017
a Se incluyeron los pesos y el efecto de diseño propio del
muestreo complejo de la encuesta. Se halló que el 52,4% de las
mujeres se realizó un PAP en los últimos dos años, mientras que el 83,2% se
realizó un PAP en algún momento de su vida. El 89,6% de las encuestadas
consideró que el cáncer se podía prevenir, 77,8% había oído hablar del VPH
alguna vez y, asimismo, el 91,9% consideró que el VPH podía causar CaCu (Tabla 2). Tabla 2. Respuesta a las preguntas de conocimiento acerca de cáncer
de cuello uterino y virus del papiloma humano en mujeres peruanas mayores de 30
años incluidas en las ENDES 2015 – 2017.
a Se incluyeron los pesos y el efecto de diseño propio del
muestreo complejo de la encuesta. Se encontró mayor prevalencia
de realizarse un PAP en los últimos 2 años a quienes consideraron que el cáncer
se podía prevenir (53,2% vs. 45,9%; p<0,001), aquellas que habían oído hablar
de cáncer cervical alguna vez (53,5% vs. 37,2%; p<0,001), quienes habían
oído hablar del VPH (56,1% vs. 44,6%; p<0,001), aquellas que consideraban
que el VPH podía causar cáncer cervical (57,0% vs. 45,7%; p<0,001) (Tabla 3). Tabla 3. Características de las mujeres peruanas mayores de 30 años
que reportaron o no la realización de la prueba de Papanicolaou, ENDES
2015–2017
a Se incluyeron los pesos y el efecto de diseño propio del
muestreo complejo de la encuesta. Asimismo, se encontró una
menor prevalencia de realizarse un PAP en los dos últimos en las mujeres
mayores de 45 años, con grado de instrucción primaria, con índice de bienestar
muy bajo, sin hijos, no casada, residente de zona rural, procedente de la
región sierra o selva y sin seguro de salud (Tabla 3). En el análisis crudo, se
evidenció una mayor prevalencia de tamizaje de PAP en quienes consideraron que
se puede prevenir el cáncer (RP=1,16; IC 95%: 1,07-1,25), en aquellas personas
que habían oído hablar del cáncer de cérvix (RP=1,44; IC 95%: 1,29-1,60) o de
VPH (RP=1,26; IC 95%: 1,19-1,33), así como en quienes consideraron que el VPH
podía causar CaCu (RP=1,25; IC 95%: 1,13-1,37).
(Tabla 4). Tabla 4. Relación entre
conocimiento sobre cáncer cervical y tamizaje con Papanicolaou en los últimos
dos años Se incluyeron los pesos y el efecto de
diseño propio del muestreo complejo de la encuesta a Modelo lineal generalizado de familia Poisson
considerando el efecto de diseño y las ponderaciones del muestreo complejo de
la encuesta b Ajustado
por edad (años), grado de instrucción, estado civil, número de hijos, uso de
anticonceptivos, índice de bienestar, seguro de salud, zona de residencia y
región En el análisis ajustado, se
halló de igual forma una mayor prevalencia de tamizaje de PAP en aquel grupo
que consideró que el cáncer se podía prevenir (RP=1,09; IC 95%: 1,01-1,17), en
quienes alguna vez habían oído hablar de cáncer de cérvix (RP=1,27; IC 95%:
1,14-1,40), en las mujeres que habían oído hablar de VPH (RP=1,20; IC 95%:
1,13-1,28), así como en aquel grupo de personas que consideró que el VPH podía
causar cáncer cervical (RP=1,21; IC 95%: 1,11-1,33) (Tabla 4).
DISCUSIÓN En este artículo, se buscó
estimar la asociación entre tener conocimientos acerca del CaCu
y realizarse una prueba de PAP en los dos últimos años en una muestra
representativa de mujeres peruanas. Aproximadamente cinco de cada diez de las
mujeres evaluadas reportaron haberse realizado el tamizaje del CaCu mediante el PAP en los últimos dos años, mientras que
ocho de cada diez de las mujeres evaluadas reportaron haberse realizado el
tamizaje del CaCu en algún momento de su vida.
Además, se encontró que las mujeres que tenían conocimiento de que el cáncer es
prevenible, que habían oído sobre el CaCu o del VPH y
las que conocían que el VPH se asocia al CaCu
tuvieron una mayor probabilidad de haberse realizado la prueba de PAP en los
últimos dos años. No obstante, si bien existe una dirección correcta de la
asociación, la magnitud de la asociación no llega a ser mayor del 50% para
ninguna de las preguntas que evidencian conocimiento sobre CaCu
o VPH. La mitad de las mujeres
peruanas en edad fértil no se realizaron el tamizaje con PAP en los últimos dos
años. Anteriormente, se han descrito coberturas de tamizaje con PAP en el Perú
menores al 50% de la población, siendo estas menores en las regiones de la
sierra y selva y en las áreas rurales (2,10-13). Se han reportado
estudios realizados en población peruana, los cuales describen que un bajo
conocimiento sobre qué es y la utilidad del PAP (10,11,14), un bajo
nivel educativo y una historia inadecuada de toma de PAP están asociados con un
bajo conocimiento y una actitud negativa hacia la toma del PAP en mujeres de
Lima (15).
Adicionalmente, factores como lejanía para la realización de la prueba y miedo
al procedimiento han sido descritos como limitantes para las mujeres en la
realización del PAP en el Perú (12,16), factores que junto a la vergüenza,
miedo al resultado de la prueba o dificultad en el acceso a una cita de control
han sido reportados en países latinoamericanos (17,18). Otros problemas
reportados para el control del CaCu incluyen la no
realización de pruebas como la inspección visual con ácido acético (IVAA) o
crioterapia por falta de insumos o equipos; así como la necesidad de referencia
de pacientes para la realización de procedimientos que requieren de
especialistas, que, muchas veces sólo están disponibles en hospitales (13). El
panorama del tamizaje de CaCu en Perú presenta, a la
fecha, problemas en cuanto a cobertura y disponibilidad de recursos, lo que
enfatiza la necesidad de estrategias que mejoren los procesos y acceso a
pruebas de tamizaje. En el presente estudio,
alrededor del 90% de las mujeres en edad fértil consideraron que el cáncer se
puede prevenir y han escuchado acerca del CaCu. Al
respecto, se ha reportado que mujeres con un bajo nivel de alfabetización en
salud presentan menores nivel de conocimiento sobre
el tamizaje de CaCu (19). Asimismo, las mujeres con
nivel educativo primario tuvieron menor prevalencia de hacerse un PAP en los
últimos dos años. Algunos estudios en población peruana señalan una baja
proporción de conocimiento sobre el CaCu y que
desconocen acerca de alternativas existentes para el tratamiento del cáncer (14,20).
Estudios en países
latinoamericanos encuentran que el conocimiento sobre el CaCu
puede asociarse o no a la realización de un PAP (17,18,21).
Por ello, la promoción de intervenciones educativas orientadas a incrementar el
conocimiento sobre el CaCu y las herramientas para su
prevención y detección temprana podría ser útil. Sin embargo, se requiere
evaluar la efectividad de estos programas educativos para verificar su
utilidad en la población peruana. Asimismo, habiéndose descrito una baja
proporción de recojo de resultados, se debe incentivar a recoger el resultado
del PAP (22,23).
Dado el contacto de la usuaria de salud en distintos momentos con el sistema
sanitario, esta interacción sería una oportunidad importante para brindar
educación en salud con respecto al PAP y el CaCu,
describiéndose que no estaría siendo aprovechada en el Perú (24). A
nivel local, estrategias como programas de prevención secundaria que facilitan
el acceso a la población a los servicios de salud o la realización de autotamizaje para el VPH vislumbran como oportunidades de
incrementar el empoderamiento de la población, el conocimiento sobre el CaCu y el número de mujeres tamizadas (14,25,26). Respecto al VPH, nueve de cada
diez mujeres reconocían la relación del VPH y el CaCu.
La literatura reporta, en general, un bajo conocimiento sobre el VPH y su
relación con el desarrollo de CaCu en países de todos
los niveles de ingreso (27-29). De igual forma, aun con un alto
conocimiento sobre el VPH (mayor al 50% de la población), este no
necesariamente se relaciona a un entendimiento de la relación entre la
infección del VPH y el desarrollo del CaCu (30). Disponer de poca información
en temas preventivos disminuye la utilidad de las medidas de tamizaje. Por
ello, es necesario promover la educación en la población peruana, desde las
niñas que reciben la vacuna contra el VPH y que a futuro deberán realizarse el
tamizaje preventivo (PAP) hasta las mujeres, los padres y la comunidad, de tal
forma que un mayor conocimiento sobre el VPH y la vacuna contra el VPH tendría
un beneficio adicional en incrementar la aceptabilidad de vacunar a sus hijas
contra este agente (27,28). La vacuna contra el VPH se
distribuye en más de 70 países desde el 2007. En Perú, desde el 2015, como
parte de las estrategias de prevención de cáncer en la población, se introdujo
la vacuna contra el VPH como parte del Esquema Nacional de Vacunación a ser
aplicado en niñas cursando quinto de primaria o de 10 años en caso no sean
escolares. Por ello, es importante reforzar el conocimiento sobre el VPH, su
relación con el CaCu y su prevención a través de la
vacunación para favorecer el uso de esta medida preventiva e incrementar el
control de la enfermedad. La Organización Mundial de la
Salud (OMS) promueve el tamizaje para la detección de cambios precancerígenos, siendo recomendadas como herramientas para
este proceso el PAP, la prueba de VPH y la IVAA, con la finalidad de poder
detectar la enfermedad en la mayor proporción de mujeres en riesgo (1). En
Perú, la «Directiva Sanitaria para la prevención del cáncer de cuello uterino
mediante la detección temprana y tratamiento de lesiones pre malignas
incluyendo el carcinoma in situ» del 2019 busca reducir la incidencia de la
morbilidad y mortalidad por el CaCu a través de la
estandarización de procesos preventivos y de atención. En esta directiva se
reconoce que el tamizaje debe realizarse en toda mujer de entre 25 a 64 años de
forma gratuita, a nivel nacional, y reconoce al PAP y a la IVAA como pruebas
para la detección de lesiones en cuello uterino además de la detección del VPH
con pruebas moleculares. De esta forma, el PAP es la herramienta más importante
para la detección del CaCu dada su amplia
disponibilidad actual de uso en el medio sanitario peruano. Sin embargo, en nuestro
estudio la mitad de la población fue sometida a tamizaje con PAP los últimos
dos años, entonces, ¿por qué los índices de morbimortalidad debidos a CaCu no han disminuido? Parte de este problema radica en la
capacidad diagnóstica del PAP, hallándose una sensibilidad que oscila desde
22,1%, en un estudio nacional chileno (31), hasta 50% según el estudio
de Cuzick (32), en países de bajos o
medianos ingresos. Entonces, pese a que la mitad de la población fue tamizada,
la metodología aplicada deja escapar un gran número de mujeres como falsos
negativos. Se espera, que progresivamente, se incremente el empleo de la IVAA y
pruebas moleculares para la detección del VPH en la población peruana. Por
ejemplo, las pruebas moleculares para VPH presentan una sensibilidad del 98%
para la identificación de genotipos de alto riesgo, lo que permite ofrecer más
opciones de tratamiento (33). Además, otra característica de las
pruebas moleculares es la automatización, a diferencia del PAP que es operador
dependiente. No obstante, aún no es posible implementar masivamente esta
tecnología en nuestro país debido a los limitados recursos del sistema de salud
peruano. Este estudio posee algunas
limitaciones que pueden afectar la interpretabilidad
de los resultados. El diseño transversal no permite establecer relaciones de
causalidad entre las variables independientes y la variable dependiente
propuesta. Asimismo, existe la posibilidad de causalidad reversa entre las
asociaciones propuestas. Debido a esto último, se decidió operacionalizar
la variable dependiente utilizando como marco temporal los últimos dos años. De
igual forma, existe posibilidad de sesgo de medición debido a que las variables
fueron autorreportadas, con lo cual es posible el
sesgo de memoria o el de deseabilidad social. Por otro lado, no se utilizó un
instrumento validado para medir el nivel de conocimiento sobre el CaCu y el VPH. Las preguntas en la encuesta solo exploran
que la persona tenga familiaridad con los términos, más no profundiza sobre los
conocimientos de los temas. A pesar de ello, consideramos que los hallazgos del
estudio son útiles para conocer un panorama general sobre el tamizaje del PAP y
la asociación con la familiaridad de la mujer en edad fértil respecto a temas
preventivos relacionados con el CaCu y el VPH. Como conclusión, se encontró que una de cada dos mujeres en edad
fértil se hizo el PAP en los últimos dos años. Conocer que el cáncer puede
prevenirse, haber oído sobre el CaCu o el VPH y
asociar al VPH con el desarrollo del CaCu se
relacionaron con una mayor probabilidad de realizarse el PAP en los dos últimos
años. Por ello, implementar estrategias educativas acerca del conocimiento
sobre el VPH, el CaCu y el PAP podría incrementar el
número de mujeres que se realizan un PAP, prueba para el tamizaje de CaCu de utilidad en mujeres peruanas debido a la baja
disponibilidad de otras pruebas con este fin. REFERENCIAS BIBLIOGRÁFICAS 1. World
Health Organization.
Cervical Cancer 2019. Available
from: https://www.who.int/cancer/prevention/diagnosis-screening/cervical-cancer/en/. 2. International Agency for Research on
Cancer. Global Cancer Observatory 2019. Available from: http://gco.iarc.fr/. 3. ICO/IARC. Human Papillomavirus and Related Diseases Report. World. 2019. 4. World
Health Organization. WHO guidance note: comprehensive
cervical cancer prevention
and control: a healthier future
for girls and women. 2013. 5. Chen MK, Hung HF, Duffy S, Yen AMF, Chen HH. Cost‐effectiveness analysis for Pap smear screening and human papillomavirus DNA testing and vaccination. Journal of evaluation in clinical practice. 2011;17(6):1050-8. doi:
10.1111/j.1365-2753.2010.01453.x. 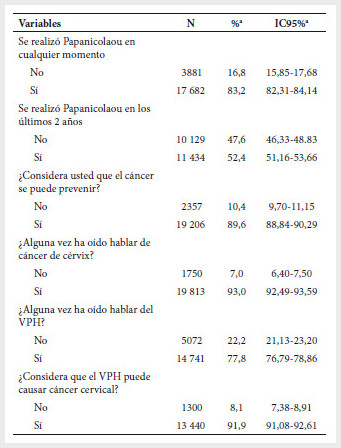
6. Nanda
K, McCrory DC, Myers ER, Bastian
LA, Hasselblad V, Hickey
JD, et al. Accuracy of the
Papanicolaou test in screening for
and follow-up of cervical cytologic
abnormalities: a systematic
review. Ann Intern Med. 2000;132(10):810-9.
7. Black ME, Yamada J, Mann V. A systematic literature review of the effectiveness of communitybased strategies to increase cervical cancer screening. Can J Public Health. 2002;93(5):386-93.
8. Demirtas
B. Review of strategies in promoting attendance for cervical screening. Asian Pac J Cancer
Prev. 2013;14(5):3263-7.
9. Instituto Nacional de
Estadística e Informática. Diseño muestral. Encuesta
Demográfica y de Salud Familiar 2017 2017. Available from: http://iinei.inei.gob.pe/iinei/srienaho/Descarga/FichaTecnica/605-Ficha.pdf.
10. Gutiérrez C, Romaní F,
Ramos J, Alarcón E, Wong P. Factores asociados con el conocimiento y tamizaje
para cáncer de cuello uterino (examen de Papanicolaou) en mujeres peruanas en
edad fértil. Análisis del periodo 1996-2008. Revista peruana de epidemiología.
2010;14(1):39-49.
11. Castro M, Morfin R, Sánchez S, Roca J, Sánchez E, Williams M. Nivel
de conocimiento sobre el cáncer cervical y el Papanicolaou en relación al
temor, estrés o vergüenza al tamizaje: Un estudio transversal en una comunidad
pobre de Lima. Rev Peru Ginecol Obstet. 2005;51(2):94-9.
12. Paz Soldan
VA, Lee FH, Carcamo C, Holmes KK, Garnett
GP, Garcia P. Who is getting Pap
smears in urban Peru?. Int
J Epidemiol. 2008;37(4):862-9.
13. Ministerio de Salud. Plan
nacional para la prevención y control de cáncer de cuello uterino 2017- 2021
2017. Available from: http://bvs.minsa.gob.pe/local/MINSA/4232.pdf.
14. Luque JS, Maupin JN, Ferris DG, Condorhuaman
WSG. Reaching women in the Peruvian Andes through cervical cancer screening campaigns: Assessing attitudes of stakeholders and patients. Patient Prefer Adherence. 2016;10:2107.
15. Huamaní
C, Hurtado-Ortega A, Guardia-Ricra M, Roca-Mendoza J.
Conocimientos y actitudes sobre la toma de papanicolaou
en mujeres de Lima, Perú 2007. Rev Peru Med Exp
Salud Publica. 2008;25(1):44-50.
16. Hunter JL. Cervical cancer in Iquitos, Peru: local realities to guide prevention planning. Cad Saude Publica.
2004;20:160-71.
17. Garcés IC, Rubio DC, Scarinci IC. Factores asociados con el tamizaje de cáncer
de cuello uterino en mujeres de nivel socioeconómico medio y bajo en Bogotá,
Colombia. Rev Fac Nac Salud Publica. 2012;30(1):7-16.
18. Rodríguez G, Caviglia C, Alonso R, Sica A, Segredo S, León I, et al. Conocimientos, actitudes y
prácticas sobre el test de Papanicolaou y estadificación
del cáncer de cuello uterino. Rev Med
Urug. 2015;31(4):231-40.
19. Lindau
ST, Tomori C, Lyons T, Langseth L, Bennett CL, Garcia P.
The association of health literacy with cervical cancer prevention knowledge and health behaviors in a multiethnic cohort of women. Am J Obstet Gynecol. 2002;186(5):938-43.
20. Robles SC, Ferreccio C, Tsu V, Winkler J, Almonte M, Bingham A, et
al. Assessing participation
of women in a cervical cancer
screening program in Peru. Rev Panam
Salud Publica. 2009;25:189-95.
21. Aguilar-Pérez JA,
Leyva-López AG, Angulo-Nájera D, Salinas A, Lazcano-Ponce EC. Tamizaje en
cáncer cervical: conocimiento de la utilidad y uso de citología cervical en
México. Rev Saúde Pública.
2003;37:100-6.
22. Ferris DG, Chen J, Isaac A, Braithwaite E, Beideck E, Mikail N, et al.
Reimbursement Incentives to Improve
Adherence to Follow-Up of
Cervical Cancer Cytology Screening Results in Peru. J Low Genit
Tract Dis. 2019;23(2):116-23. doi:
10.1097/LGT.0000000000000459.
23. Musa J, Achenbach CJ, O’Dwyer LC, Evans
CT, McHugh M, Hou L, et
al. Effect of cervical cancer
education and provider recommendation for screening on screening
rates: A systematic review and meta-analysis. PloS one. 2017;12(9):e0183924.
doi:
10.1371/journal.pone.0183924.
24. Bayer AM, Nussbaum L, Cabrera L, Paz-Soldan
VA. Missed opportunities for health education
on Pap smears
in Peru. Health Educ Behav. 2011;38(2):198-209. doi:
10.1177/1090198110379580.
25. Ferris DG, Shapiro J, Fowler C, Cutler C, Waller J, Condorhuaman WSG. The Impact of Accessible Cervical Cancer Screening in Peru-The Día del Mercado Project. J Low
Genit Tract Dis. 2015;19(3):229-33. doi: 10.1097/LGT.0000000000000112.
26. Morán F, Cárcamo C,
Valderrama M, García PJ. Preferencias y satisfacción hacia un programa de
tamizaje con pruebas autoadministradas de detección
del virus de papiloma humano. Rev Peru
Med Exp Salud Publica. 2017;34(2):228-32. doi:
10.17843/rpmesp.2017.342.2453.
27. Haesebaert
J, Lutringer-Magnin D, Kalecinski
J, Barone G, Jacquard A-C, Régnier
V, et al. French women’s knowledge
of and attitudes towards
cervical cancer prevention
and the acceptability of
HPV vaccination among those with 14-18 year old daughters:
a quantitative-qualitative study.
BMC public health. 2012;12(1):1034.
28. Charakorn
C, Rattanasiri S, LERTKHACHONSUK Aa,
Thanapprapasr D, Chittithaworn
S, Wilailak S. Knowledge of
Pap smear, HPV and the HPV vaccine and the acceptability of the HPV vaccine by Thai women. Asia Pac J Clin Oncol. 2011;7(2):160-7. doi:
10.1111/j.1743-7563.2011.01392.x.
29. Moreira E, Oliveira B,
Ferraz F, Costa S, Costa Filho J, Karic
G. Knowledge and attitudes about human papillomavirus, Pap smears, and cervical cancer among young
women in Brazil: implications for health education and prevention. Int J Gynecol Cancer. 2006;16(2):599-603.
30. Kobetz
E, Kornfeld J, Vanderpool
RC, Finney Rutten LJ, Parekh N, O’Bryan G, et al.
Knowledge of HPV among United States Hispanic
women: opportunities and challenges for cancer prevention. J Health Commun. 2010;15(sup3):22-9. doi:
10.1080/10810730.2010.522695.
31. Ferreccio
C. Nuevas estrategias de prevención y control de cáncer de cuello uterino en
Chile. Salud pública Méx. 2018;60:713-21.
doi: 10.21149/8577.
32. Cuzick
J, Arbyn M, Sankaranarayanan
R, Tsu V, Ronco G, Mayrand
MH, et al. Overview of human papillomavirus-based and other
novel options for cervical cancer screening in developed and developing countries. Vaccine. 2008;26 Suppl 10:K29-41.
33. Saville
M, Sultana F, Malloy MJ, Velentzis
LS, Caruana M, Ip ELO, et
al. Clinical Validation
of the cobas HPV Test on the cobas 6800 System for the Purpose
of Cervical Screening. J Clin
Microbiol. 2019;57(2). doi: 10.1128/JCM.01239-18.
Fuente de financiamiento: Autofinanciado.
Citar como: Bendezu-Quispe G, Soriano-Moreno AN, Urrunaga-Pastor
D, Venegas-Rodríguez G, Benites-Zapata VA. Asociación entre conocimientos
acerca del cáncer de cuello uterino y realizarse una prueba de Papanicolau en mujeres peruanas. Rev
Peru Med Exp Salud Publica. 2020;37(1):17-24. Doi: https://doi.org/10.17843/rpmesp.2020.371.4730.
Correspondencia: Vicente A. Benites-Zapata; Vicerrectorado de
Investigación, Universidad San Ignacio de Loyola, Campus 2, avenida La Fontana
750, La Molina, Lima, Perú; vbeniteszapata@gmail.com.
Contribución de los autores: GBQ, ASM, DUP, GVR y VBZ, han participado en la
concepción del artículo, la recolección y el análisis de datos, su redacción y
aprobación de la versión final.
Conflictos de interés: Los autores no reportan ningún conflicto de
interés.
Recibido:
8/08/2019
Aprobado:
19/02/2020
En línea:
23/03/2020