Eduardo Falconí-Rosadio
Joshi Acosta
ARTÍCULO ORIGINAL
Sistemas de interpretación,
itinerarios y repertorios terapéuticos de pacientes con lepra en un país con
baja prevalencia
Interpretation systems, therapeutic itineraries and repertoires of leprosy patients in a low prevalence country
Carmen Osorio-Mejía ![]() 1 Bióloga microbióloga salubrista
1 Bióloga microbióloga salubrista
Eduardo Falconí-Rosadio
![]() 1 medico infectólogo y
medicina tropical
1 medico infectólogo y
medicina tropical
Joshi Acosta ![]() 2 médica microbiologa, doctora en
Microbiología
2 médica microbiologa, doctora en
Microbiología
1 Instituto
Nacional de Salud, Lima, Perú.
2 Instituto
de Evaluación de Tecnologías en Salud e Investigación, ESSALUD, Lima, Perú.
RESUMEN
Objetivos: En Perú, a pesar del escaso número de casos, existe evidencia de un diagnóstico tardío y prevalencia oculta de la lepra. En este contexto el objetivo del estudio fue conocer los sistemas de interpretación sobre la lepra, itinerarios y repertorios terapéuticos de pacientes con diagnóstico de lepra que se encuentren en tratamiento o con tratamiento culminado.
Materiales y métodos: Se realizó un estudio cualitativo, aplicando entrevistas semiestructuradas a pacientes con diagnóstico de lepra de las regiones de Loreto y Ucayali.
Resultados: Se entrevistaron a 30 pacientes. La mayoría no conocía el mecanismo de transmisión de la lepra. En relación con los itinerarios terapéuticos, los pacientes generalmente acudieron a los establecimientos de salud por recomendación de terceros que conocían la enfermedad. En algunos casos, el personal de salud realizó un mal diagnóstico. Se reconoce la importancia del tratamiento indicado por el Ministerio de Salud; sin embargo, factores económicos y la distancia a los establecimientos de salud afectan de forma negativa la adherencia al tratamiento. Además, se evidenció que persiste el estigma de la enfermedad.
Conclusiones: Los pacientes reconocen la importancia del tratamiento, sin
embargo, manifiestan ideas equivocadas sobre la patogenia de la lepra, además
se identifican debilidades en el sistema de salud. Estos problemas conllevarían
al retraso en el diagnóstico y tratamiento. Se recomienda fortalecer las
estrategias de control y descentralizar la atención de la lepra con la
participación de la comunidad, pacientes, personal de salud y curanderos,
considerando las barreras identificadas y un probable infradiagnóstico
en la mujer.
Palabras claves: Lepra; Servicios de Salud; Percepción; Tratamiento; Investigación Cualitativa; Discapacidad; Factores Sociodemográficos; Estigma; Perú (fuente: DeCS BIREME).
ABSTRACT
Objectives: In Peru, despite the small number of cases, there is evidence of late diagnosis and hidden prevalence of leprosy. In this context the objective of the study was to know the interpretation systems on leprosy, itineraries and therapeutic repertoires of patients diagnosed with leprosy who are in treatment or who have finished treatment.
Materials and methods: A qualitative study was carried out, applying semi-structured interviews to patients diagnosed with leprosy from the Loreto and Ucayali regions.
Results: 30 patients were interviewed. Most did not know the mechanism of leprosy transmission. In relation to therapeutic itineraries, patients generally went to health facilities on the recommendation of third parties who knew the disease. In some cases, health personnel made a bad diagnosis. The importance of the treatment indicated by the “Ministerio de Salud” (Ministry of Health) is recognized; however, economic factors and the distance to health facilities negatively affect adherence to treatment. In addition, it was evidenced that stigma persists towards the disease.
Conclusions: Patients recognize
the importance of treatment; however, they express misconceptions
about the pathogenesis of leprosy, and weaknesses in the health system are also identified. These problems would lead to delay in diagnosis
and treatment. It is recommended to strengthen control strategies and
decentralize the care of leprosy with the participation
of the community, patients, health personnel and healers, considering the identified barriers and a
probable underdiagnosis in women.
Keywords: Leprosy; Health services; Perception; Therapeutics; Qualitative Research; Disability; Sociodemographic Factors; Stigma; Perú (source: MeSH NLM).
INTRODUCCIÓN
En el 2000, se reportó la
eliminación de la lepra como problema de salud pública a nivel mundial, y en el
2005 la mayoría de países habían logrado esta meta; sin embargo, en muchos
países continúa siendo un problema a nivel subnacional
(1).
En Perú, según información
brindada por el Ministerio de Salud (MINSA), se observa una disminución
progresiva de la prevalencia, aunque todavía hay detección de nuevos casos. A
pesar de ello, se ha logrado alcanzar tasas menores a 1 por 10 000 habitantes a
nivel subnacional (provincias).
La mayoría de los casos se
circunscriben en la selva peruana, específicamente en las regiones Loreto y
Ucayali, debido a que la enfermedad ingresó a estas regiones a través de la
frontera con Brasil en el siglo XX (2). En este contexto, el
gobierno planteó políticas para el control de la lepra y facilitó la
introducción de medicamentos antileprosos, lográndose
el control de la enfermedad, pero no su erradicación (2). En
2017, el MINSA reportó once nuevos casos, incluyendo algunos con discapacidad
grado II, que evidencia un diagnóstico tardío y una prevalencia oculta de la
enfermedad.
|
MENSAJES CLAVE Motivación para realizar el estudio: En Perú, un país con baja prevalencia de lepra,
aún se diagnostican pacientes con discapacidad grado II por lepra, que
sugiere un diagnóstico tardío de la enfermedad. Principales hallazgos: Los pacientes no conocen el mecanismo de
transmisión de la lepra, la mayoría acude al hospital por recomendación de
terceros que identificaron la enfermedad. Existen factores económicos y de accesibilidad que afectan
la adherencia al tratamiento. Implicancias: Se requieren estrategias para controlar de la lepra,
considerando las limitaciones identificadas del sector salud y el desconocimiento
de los pacientes sobre la enfermedad. |
El infradiagnóstico
y diagnóstico tardío se relacionan con
la falta de actividades de seguimiento y la búsqueda activa de casos, y
a la desinformación de la población y del personal sanitario, influenciando de
forma negativa en el control de la lepra (3).
Además, el diagnóstico tardío
está asociado con la demora en la búsqueda de atención sanitaria por problemas
económicos
(4), y con el itinerario terapéutico que siguen los pacientes,
entendido como lo que hacen las personas y a quienes acuden para mantener o
restablecer su salud (5). También se deben considerar el impacto de la medicina
tradicional, que presenta diferentes concepciones en lo referente a la salud y
que abarca experiencias personales; y la cooperación de la familia y la
comunidad. (6)
La búsqueda de tratamiento, en contextos en que coexisten
sistemas de salud diferentes, está influenciada por la complejidad, costos y
proximidad sociocultural y geográfica de la oferta, que conlleva a que los
pacientes puedan combinar las diferentes ofertas de cada sistema de salud (7,8, 9).
El control de la lepra requiere, además, conocer los repertorios terapéuticos (procedimientos y recursos) existentes en cada sistema de salud y cómo son utilizados por los pacientes (10). Asimismo, se necesita de una adecuada adherencia al tratamiento; sin embargo, esta se ve influenciada por factores socioeconómicos, culturales, psicosociales, conductuales y por las reacciones adversas a los fármacos (11,12).En este contexto, se debe considerar que los sistemas de interpretación de la enfermedad varían dentro y entre grupos culturales, influenciando en la forma como las personas actúan para prevenir y tratar la enfermedad (6,13-17). Considerando esto, el objetivo del estudio fue conocer los sistemas de interpretación sobre la lepra, itinerarios y repertorios terapéuticos de pacientes con diagnóstico de lepra que se encuentren en tratamiento o con tratamiento culminado.
MATERIALES Y MÉTODOS
Se realizó un estudio
cualitativo, utilizando un muestreo no probabilístico intencional, en el cual
se aplicó entrevistas a profundidad semiestructuradas a pacientes con
diagnóstico de lepra que se encontraban en tratamiento o con tratamiento
culminado. Las entrevistas se realizaron entre octubre y noviembre del 2015.
Previamente, el entrevistador y las responsables de la Estrategia Sanitaria
Nacional de Tuberculosis Componente Lepra tuvieron una reunión con los
pacientes con el fin de explicarles de manera sencilla y clara el propósito de
la investigación.
Se incluyeron pacientes
mayores de 18 años con diagnóstico de lepra realizado en los establecimientos
de salud del MINSA, que residían, al momento del estudio, en la ciudad de
Iquitos, Loreto (provincia de Maynas, distritos de
Belén, Punchana y San Juan Bautista); y en la ciudad
de Pucallpa, Ucayali (provincia de Coronel Portillo, distritos de Callería, Yarinacocha y Manantay). Se establecieron ocho perfiles para los
pacientes en cada región considerando: tratamiento de lepra (en tratamiento y
tratamiento culminado), domicilio (urbano y rural) y sexo (femenino y
masculino).
Las entrevistas fueron
realizadas por un profesional de salud con experiencia en trabajos comunitarios
en diversas comunidades nativas y en la realización de estudios cualitativos.
Previamente tuvo una inducción respecto al tema de investigación por parte del
equipo de investigadores (antropólogo e infectólogo
experto en el manejo de pacientes con lepra). El entrevistador además vivió en
una de las regiones incluidas, lo que facilitó la comunicación con los
pacientes, ya que conocía las costumbres y los términos culturales con los
cuales se comunicaban coloquialmente. Cabe mencionar que todas las entrevistas
fueron realizadas en las casas de los pacientes, asegurando la privacidad y la
confidencialidad.
Considerando las teorías de Chrisman (5),Kleinman
(6),
Young (7),
Schartz (8) y Good
(13),
se plantearon tres dimensiones de estudio: sistemas de interpretación sobre la
lepra, itinerarios terapéuticos y repertorios terapéuticos que utilizan los
pacientes con diagnóstico de lepra, en esta última dimensión se incluyó la
adherencia al tratamiento. Luego para cada dimensión se plantearon códigos para
el análisis (20 en total). En base al objetivo y las dimensiones de estudio. Ademas, se preparó la guía de entrevista, la cual fue
revisada por un dermatólogo experto en lepra y un salubrista con experiencia en
trabajos comunitarios, y modificada de acuerdo con sus sugerencias. La versión
final de la guía fue aplicada a las personas que decidieron voluntariamente
participar en el estudio. Las entrevistas se realizaron hasta alcanzar el punto
de saturación de la información, lográndose obtener un total de 30 entrevistas.
Se planteó un análisis
inductivo, para lo cual se procedió a la transcripción de las entrevistas, y se
realizó un análisis de contenido de cada una de ellas, en Excel, encontrándose
información solo de 16 de los 20 códigos planteados inicialmente. Durante este
análisis se encontró una dimensión de análisis adicional: impacto de la lepra
en la vida de las personas, pero que no fue considerada por no ser objeto del
estudio. Los 16 códigos de análisis fueron validados por dos especialistas en
el tema (coordinador del programa de la lucha contra la lepra a nivel nacional
y un dermatólogo del Hospital Regional de Iquitos). Se realizó un análisis
descriptivo de las características sociodemográficas de los sujetos de estudio,
resumiendo las variables numéricas según su mediana y las variables categóricas
según su porcentaje. Posteriormente se realizaron viajes a Loreto y Ucayali
para realizar la triangulación de los datos y obtener la retroalimentación de
los participantes acerca de los hallazgos.
El presente estudio fue aprobado por el Comité de ética del Instituto Nacional de Salud del Perú mediante Memorando 080-2015-CIEI-INS (Código OI-052-14). Además, a los pacientes que aceptaron participar en el estudio, se les solicitó firmar el consentimiento informado.
RESULTADOS
Se incluyeron a 30 pacientes,
de los cuales 10 eran mujeres, 10 eran procedentes del área rural y 20 habían
culminado su tratamiento. La mayoría de los pacientes que culminaron el
tratamiento eran mayores de 50 años y recibieron su primer tratamiento en el leprosario de San Pablo (Tabla 1).
Tabla
1.
Características sociodemográficas de los pacientes incluidos en el estudio
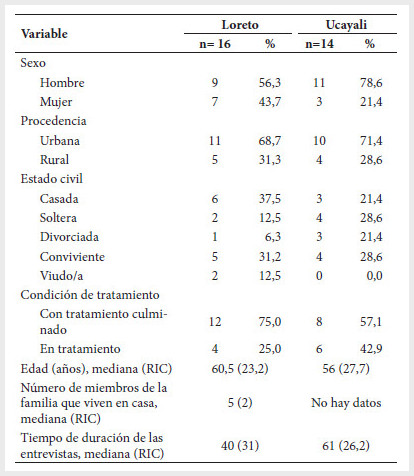
RIC: rango intercuartil
Se realizaron entrevistas para
los siguientes perfiles: Perfil en tratamiento, urbano, masculino (7
pacientes), perfil en tratamiento, urbano, femenino (1 paciente), perfil en
tratamiento rural, masculino (2
pacientes), perfil en tratamiento culminado, urbano, masculino (7 pacientes),
perfil en tratamiento culminado, urbano, femenino (5 pacientes), perfil en
tratamiento culminado, rural, masculino (4 pacientes) y perfil en tratamiento
culminado, rural, femenino (4 pacientes). Se presenta el análisis por
dimensiones, considerando los códigos de los hallazgos más relevantes. El
análisis completo se adjunta como material suplementario: anexo 1, 2 y 3.
Sistemas de interpretación sobre la lepra
Independientemente del sexo, edad y zona de
procedencia del paciente, se identificaron diversas respuestas en lo referente
a la forma de contagio de la lepra: presencia de alguna persona extraña o de un
enfermo en casa, lavar la ropa de un enfermo o darle la mano, contacto sexual
con un enfermo, haberse desplazado fuera de sus comunidades, exposición a
agentes contaminantes como aguas servidas o enfermedades del bosque, o la
ingesta de ciertos alimentos (como el tapir amazónico o el armadillo), la
voluntad divina y factores hereditarios.
«Pero de repente mis antepasados han tenido, pero tú sabes el
orden genético, nunca desaparece, sigue su ritmo de repente tus hijos no tienen,
pero tus tataranietos si pueden tener …»
Hombre, 55 años, en tratamiento, área urbana, Ucayali.
Otra percepción fue que los
microorganismos causantes de la lepra u otras enfermedades están con la persona
desde que nace y que esta se desarrolla dependiendo de la respuesta inmune.
La transmisión por vía aérea
también fue mencionada por tres pacientes, quienes refirieron que la lepra se
contrae al conversar con una persona enferma; sin embargo, ellos no muestran
seguridad en esta respuesta, ya que posteriormente justifican su contagio por
otras modalidades. También se logró identificar que la percepción de que la
lepra es una enfermedad altamente contagiosa aún está presente (hombre de zona rural,
46 años); mientras que, otros entrevistados refirieron que no era contagioso
(mujer de zona rural, 76 años y mujer de zona urbana, 78 años).
Los pacientes,
independientemente de la zona de procedencia y sexo, de edades entre 70 y 79
años, refirieron cuatro formas de prevención para evitar contagiar la
enfermedad: no tener relaciones sexuales con el afectado, dormir separados, no
besar en la boca, quemar colchones y sábanas después de curarse, tener los
útiles personales separados y alimentarse bien.
«¿Usted mismo ha dicho mejor duermo a parte o tu
esposa te ha dicho? Yo mismo he dicho mejor dormiré aparte porque de repente la
contagio…»
Hombre, 41 años, en tratamiento, área urbana,
Ucayali.
Con relación a las
consecuencias del abandono del tratamiento, las respuestas fueron: recaídas,
muerte, discapacidad y muerte por complicaciones. Este discurso lo tuvieron
todos los pacientes independientemente de la zona de procedencia, sexo y edad.
«Si abandona el tratamiento, le puede pasar otra
vez, (...) de repente no toma pues, tiene que
caer de nuevo, puede suceder la muerte también».
Mujer, 71 años, curada, área rural, Loreto.
Usualmente se maneja el discurso de que la
lepra es curable siguiendo la poliquimioterapia; sin
embargo, una paciente de zona rural de 81 años mencionó
que era incurable ya que la enfermedad está permanentemente en la sangre. Por
otro lado, se reconoce que antes no había tratamiento para la lepra y que los
pacientes se morían.
«Bueno me ha dicho que es una enfermedad que sí se
puede curar, no es una enfermedad incurable, hoy en la actualidad tiene cura,
muchas personas (...) he conversado con el doctor entonces donde él me ha
indicado que es lo que debo hacer»
Hombre, 58 años, en tratamiento, área urbana,
Loreto.
Itinerarios terapéuticos en la lepra
Independientemente del sexo y
la edad, los pacientes destacaron que el apoyo de su familia (especialmente la
esposa), es importante para que acudan al establecimiento de salud, y
posteriormente cumplan el tratamiento y los controles. Sin embargo, una mujer
de la zona rural de 71 años, manifestó que sus familiares le dieron la espalda
por temor al contagio. Otro paciente, manifestó que su profesor identificó las
manchas y lo llevó al hospital para el diagnóstico.
Un mal diagnóstico por la
falta de experiencia del personal de salud, puede ocasionar que el paciente
pierda la confianza y busque otras opciones de tratamiento, pudiendo conllevar
al retraso del diagnóstico. Se identificó este hallazgo en dos pacientes
jóvenes menores de 35 años de la zona urbana.
Tres pacientes menores de 50
años (dos de zona rural y uno de zona urbana) con tratamiento culminado
refirieron haber consultado a un curandero al no encontrar mejoría de los
síntomas. Un paciente varón de 26 años de la zona urbana mencionó que el
curandero lo refirió al hospital. Manifestó que no creía en brujos, pero que
fue llevado por sus hermanas.
«¿Usted fue al curandero? Sí, de aquellos que curan
hechicerías (…) fui porque mis hermanas me recomendaron al verme que seguía
igual. Fui después del tratamiento y yo pensaba que cuando termine el
tratamiento, ya se terminó todo, pero no es así en realidad, demora en
desaparecer
de tu cuerpo».
Hombre, 26 años, en tratamiento, área urbana,
Ucayali.
Independientemente de la zona
de procedencia y el sexo, los pacientes refieren que las ofertas de salud para
la atención de la lepra son limitadas, de difícil accesibilidad geográfica y
con falta de especialistas, lo que constituyen barreras para acceder al
diagnóstico y al tratamiento temprano.
Se identificó al hospital y al
programa de lepra como el lugar donde primordialmente se trata la enfermedad.
Los pacientes también señalaron otros lugares de atención, como el Hospital de
la Solidaridad en Lima, el Instituto de Medicina Tropical de la Universidad
Nacional Mayor de San Marcos y clínicas privadas. En los entrevistados mayores
de 70 años que culminaron su tratamiento, se identificó como el lugar de
atención al leprosario de San Pablo. Tampoco fueron
reconocidas como opciones las boticas ni las farmacias.
«Se ha hecho ronchas (...) la gente más hablaba, y como en
Pucallpa también había enfermos que han venido en balsa, atrás en Contamana, me recogieron y llevaron a San Pablo»
Mujer, 67 años, curada, área rural, Loreto.
Asimismo, la mitad de los
entrevistados identificó a un determinado médico o técnico del MINSA, como la
persona que realiza el diagnóstico o brinda tratamiento (se identificó un solo
médico o técnico para cada una de las ciudades de donde provenían los pacientes).
Repertorio terapéutico de la
lepra y adherencia al tratamiento
En relación a los tratamientos utilizados, los
pacientes indicaron que tomaron diferentes tipos de fármacos a lo largo de los
años, y además, usaron vegetales, barro y plantas medicinales, como la
ayahuasca, chirimasango con sacha ajo, catahua, marco sacha, corteza de cedro, etc. Estos
tratamientos eran dados por familiares o curanderos.
«… y en esa época todavía mi papá vivía y me dijo: ya te voy a
traer un remedio que es efectivo», y me trajo el sacha ajoma
macho, este es una raíz selvática (…). Y después el chirisamango.
He tomado un litro y desapareció ese adormecimiento más o menos como diez años»
Hombre, 58 años, en tratamiento, área urbana, Loreto.
Los pacientes manifestaron la
importancia de iniciar el tratamiento en forma precoz como una
medida para evitar el contagio o las complicaciones, pero
también se evidenció que los pacientes tienen la percepción que, a pesar de
haber completado el tratamiento, la lepra podía estar dentro de ellos y podría
volver a manifestarse.
Con relación a los factores
externos que afectan en forma negativamente la adherencia al tratamiento
tenemos el vivir lejos de los centros de
salud, limitado horario de atención de los centros de salud y recursos
económicos limitados especialmente en los pacientes de zona rurales. También
fueron mencionadas las reacciones secundarias (especialmente
gastrointestinales), estilo de vida del paciente (beber y fumar) y la presencia
de otra enfermedad, como por ejemplo los problemas articulares a nivel de
rodilla, pues manifiestan que no pueden tomar tanta medicina al mismo tiempo
(hombre de zona urbana, 70 años).
«No, no me ido porque yo prácticamente yo vivía acá no tenía
recursos para salir para irme a Atalaya, a Pucallpa, (...) por falta de
recursos pues»
Hombre, 49 años, en tratamiento, área rural, Ucayali.
Aproximadamente la mitad de
los pacientes manifiestan tener Seguro Integral de Salud (SIS), facilidades de
parte de los médicos para atenderlos y transferencias a establecimientos de
salud más cercanos a su pueblo para recibir el tratamiento. Independientemente
del sexo, zona de procedencia y edad se identificó que el acompañamiento de la
familia, especialmente la esposa e hijos, favorece la adherencia. No se logró
identificar que los amigos o vecinos cumplieran este rol.
Se identificaron pacientes,
independientemente de la zona de procedencia, sexo y edad que refieren evitar
consumir carnes rojas, o alimentos ricos en grasas, algunos pescados, ají o
beber cerveza durante el tratamiento con la finalidad de no incrementar las
alteraciones hepáticas o renales asociadas al tratamiento. Evitan, también, el
consumo de pescado con espinas o cerdo porque lo relacionan con la aparición de
lesiones lepromatosas.
«¿Y cuándo usted estaba en tratamiento qué cosas no comía? Cuando
comencé a tragar las pastillas todos los días, pero comía de todo, solo no
tomaba cerveza, no fumaba, no comía chancho, ají…»
Hombre, 46 años, con tratamiento culminado, área rural.
DISCUSIÓN
El presente estudio muestra
que la mayoria de los pacientes que estaban
recibiendo o habían recibido tratamiento en un establecimiento de salud del
MINSA, desconocían el modo de contagio de la lepra. Aunque la mayoría lo asoció
a una forma de contagio, solo tres pacientes mencionaron la vía aérea. Esto
podría explicarse por la representación social de la enfermedad, asociada a
percepciones de incurabilidad y contagiosidad, lo que a su vez se relaciona con
el estigma asociado a las deformidades físicas (14,15). La mayoría de los
pacientes entrevistados habían culminado el tratamiento, y muchos presentaban
secuelas, por inicio tardío del tratamiento, o porque contrajeron la enfermedad
hace muchos años cuando no existía tratamiento específico, lo que puede explicar
las percepciones de incurabilidad asociadas a falta de entendimiento y
conocimiento sobre la enfermedad (15,16). A pesar de que, en
nuestro estudio los entrevistados manifiestan que están curados gracias a la
poliquimioterapia y reconocen las consecuencias del abandono del tratamiento,
esta condición de «curado» desde la percepción del afectado y comunidad es
«engañosa», porque algunos pacientes siguen sintiendo que están infectados,
tanto entre los que presentan o no discapacidad (15).
El estudio evidenció que la
mayoría de las pacientes acudieron a los hospitales o postas por recomendación
de terceros. La influencia de los familiares cercanos en la búsqueda de ayuda
para el diagnóstico de la enfermedad fue muy importante. La literatura señala
que la influencia de la red social motiva a los pacientes a buscar el
diagnóstico definitivo; caso contrario, el afectado no lo hace por sí solo;
este comportamiento puede deberse a dos motivos: que a pesar de tener una
experiencia previa con la enfermedad, estos pacientes no eran conscientes del
riesgo al que estaban expuestos, o puede deberse a que, a pesar de
sospechar que tienen lepra, callan por
temor al rechazo social; por tales motivos, la toma de decisiones acerca de
acudir o no a un centro de salud también estaría influenciada por las
experiencias sociales negativas acumuladas (18,19).
En relación al itinerario
terapéutico, encontramos que la calidad de los servicios de salud, sobre todo
del primer nivel y clínicas particulares fue ineficiente. En algunos de los
casos dieron un mal diagnóstico, retrasando el inicio del tratamiento; este
hallazgo concuerda con Naaz, et al. donde se reporta que los profesionales locales tienen un
conocimiento pobre acerca de la lepra, aunque este estudio describe poca
derivación a los centros especializados (15). Estos investigadores, han
indicado que los pacientes que van a los hospitales de mayor complejidad tienen
6,6 veces más probabilidad de recibir un tratamiento oportuno (15);
sin embargo, para nuestra realidad, y en la búsqueda de la erradicación de la
lepra, es necesario fortalecer los establecimientos de salud de primer nivel de
atención para la captación de probables casos de lepra, mediante tamizaje
dermatológico y de los contactos domiciliarios (20).
Es importante resaltar que la
mayoría de pacientes refieren que las ofertas de salud son limitadas, que se
cuenta con escasos especialista, y en varios casos hay dificultad en el acceso
a los establecimientos de salud, ya sea por la lejanía de los establecimientos
de salud, o por el costo económico del traslado. Esto constituye barreras para
acceder al diagnóstico y tratamiento temprano, y dificultan la adherencia
terapéutica.
Además, se ha evidenciado la
necesidad de fortalecer el conocimiento sobre la enfermedad en los pacientes,
comunidad y personal de salud, debido a que el desconocimiento de la
enfermedad está asociado a retraso en la búsqueda de atención médica y falta de
adherencia al tratamiento (21,22). En este sentido, solo dos pacientes
señalaron que el inicio del tratamiento es muy importante para evitar la
discapacidad, a pesar de que la relación entre discapacidad, tratamiento y
diagnóstico oportuno es respaldada por diversos estudios (15,23).
El retraso en el diagnóstico, está relacionado al desconocimiento de la
enfermedad por parte del personal de salud, por lo tanto, es importante
reforzar la educación sobre esta patología en los profesionales de las provincias
con casos de lepra (21,22).
Con relación a la búsqueda de
atención por curanderos, aproximadamente la tercera parte buscaron atención con
curanderos, incluyendo pacientes que se encuentran actualmente en tratamiento.
Esto ha sido descrito en otros estudios, donde se encontró que la mayoría de
los participantes del estudio recibió el primer tratamiento de brujos y
curanderos tradicionales (18). En la actualidad, se ha evidenciado
que se confía en los curanderos (aunque en forma limitada), creándose la
necesidad de incorporar al curandero como «apoyo médico complementario» dentro
del sistema biomédico (24), posiblemente para cumplir roles de
mediadores de referencia hacia los hospitales.
El Perú tiene una baja
prevalencia de la lepra, por lo tanto, la detección de nuevos casos debería de
acompañarse de un estricto seguimiento de los contactos, participación social
de los afectados y de la comunidad, y además de profesionales capacitados y
centros de vigilancia de resistencia de medicamentos (20,25).
Sin embargo, en nuestro estudio y otros previos, se ha evidenciado, dos
problemas grandes: la falta de experiencia del personal sanitario en la
detección de la enfermedad (15) y
un trabajo desarticulado entre centros de salud, comunidad y hospital
especializado, para el control de la lepra. Asimismo, otros estudios han
descrito que el estigma y la discriminación son factores psicosociales que
juegan un rol importante en la eliminación de la lepra, por lo tanto, las
políticas públicas deben estar orientadas a instaurar medidas que aborden estos
temas (20,25).
Entre las limitaciones del
estudio, tenemos la dificultad para obtener al menos dos entrevistas para cada
perfil. Esto se relaciona con la disminución de nuevos casos de lepra en el
país, y que los nuevos casos se encuentren dispersos en distritos alejados.
Asimismo, se observó que hubo mayor dificultad en acceder a pacientes mujeres
en tratamiento tanto de la zona rural como de la urbana, y esto podría limitar
nuestros resultados en cuanto a sus percepciones sobre la lepra; sin embargo,
esto podría explicarse por la epidemiología de la lepra en el país, donde
según los reportes nacionales, los casos nuevos son mayormente en hombres. A
pesar de que se ha reportado que el diagnóstico de lepra es más frecuente en
hombres que en mujeres, esto difiere estadisticamente
de otros países como Brasil, donde los casos de lepra en Mato Grosso son más
frecuentes en mujeres, lo cual debe evaluarse con cautela, debido al posible infradiagnóstico de lepra en mujeres (26,27).
Otra limitación importante del
estudio fue que la persona que realizó las entrevistas no participó en la
concepción del proyecto ni en el análisis de las entrevistas. A pesar de las
limitaciones, creemos que los resultados son relevantes, debido a que no se han
realizado estudios similares en Perú. Estos resultados pueden ayudar a
fortalecer las estrategias para eliminación de la lepra a nivel distrital,
considerando aquellas ciudades con casos nuevos en los últimos años.
En conclusión, los pacientes
reconocen la importancia del tratamiento de la lepra, sin embargo, manifiestan
ideas equivocadas sobre la patogenia de esta enfermedad y se identifican
debilidades en el sistema de salud. Estos problemas conllevarían al retraso en
el diagnóstico y tratamiento de la enfermedad. Se recomienda fortalecer las
estrategias de control y descentralizar la atención de la lepra con la
participación de la comunidad, pacientes, personal de salud y curanderos,
considerando las barreras identificadas y un probable infradiagnóstico
en mujer. De esta forma se incidirá en la erradicación de la lepra en el país.
Agradecimientos:
Al Mg. Efraín Ayala Remón, por su apoyo en la
realización de las entrevistas y transcripción y al antropólogo Enzo Morales
por su apoyo en el análisis de la información.
REFERENCIAS BIBLIOGRÁFICAS
1. World
Health Organitation. Weekly epidemiological record
[Internet]. WHO. 2016 [citado el 4 de diciembre del 2019]. Disponible en: https://www.who.int/wer/2016/wer9135.pdf.
2. Burstein
Z. Revisión histórica del control de la Lepra en el Perú. Rev
perú med exp salud pública [Internet]. 2001 [citado el 28 de
diciembre del 2019]; 18(1-2):40-4. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1726-46342001000100010&lng=es.
3. Acosta J. Evaluabilidad del Programa de eliminación de la lepra en el
Perú [tesis de master]. Granada: Escuela Andaluza de Salud Pública, Universidad
de Granada; 2013.
4. Peters
RMH, Dadun, Lusli M,
Miranda-Galarza B, Van Brakel WH, Zweekhorst
MBM, et al. The meaning
of leprosy and everyday experiences: an exploration in cirebon,
indonesia. J Trop Med
[Internet]. 2013 [citado el 30 de diciembre del 2019]; 2013: 507034. Disponible
en: https://doi.org/10.1155/2013/507034.
5. Chrisman
NJ. The health seeking process: an approach to the natural history of illness. Cult Med
Psychiatry [Internet]. 1977 [citado el 14 de
diciembre del 2019];1(4):351-77. Disponible en: https://doi.org/10.1007/BF00116243.
6. Kleinman
A. Concepts and a model for the comparison
of medical systems as cultural systems.
Soc Sci Med
[Internet]. 1978 [citado el 10 de diciembre del 2019]; 12(2B):85-93. Disponible
en: https://doi.org/10.1016/0160-7987(78)90014-5.
7. Young A. The anthropologies of illness and sickness. Annu Rev Anthropol
[Internet]. 1982 [citado el 20 de diciembre del 2019]; 11:257-85. Disponible
en: https://doi.org/10.1146/annurev.an.11.100182.001353
8. Schwartz
LR. The hierarchy of resort in curative practices: The Admiralty
Islands, Melanesia. J Health Soc Behav [Internet]. 1969 [citado el 14 de diciembre
del 2019];10(3):201-9. Disponible en: https://doi.org/10.2307/2948390.
9. Simionato
I, Moraes M, Viera A, Seles L, Samboni
T, Arrollo L, et al. Social determinants, their relationship with leprosy risk
and temporal trends in a triborder
region in Latin America. PLoS Negl
Trop Dis [Internet]. 2018
[citado el 7 de diciembre del 2019]; 12(4): e0006407. Disponible en: https://doi.org/10.1371/journal.pntd.0006407.
10. Chamorro A, Tocornal C. Prácticas de salud en las comunidades del Salar
de Atacama: Hacia una etnografía médica contemporánea. Estud
Atacam [Internet]. 2005 [citado el 10 de diciembre
del 2019];(30):117-34. Disponible en: http://dx.doi.org/10.4067/S0718-10432005000200007.
11. Honrado ER, Tallo V, Balis AC, Chan GP, Cho SN. Noncompliance with the world health
organization-multidrug therapy
among leprosy patients in Cebu, Philippines: its causes and implications on the leprosy control program. Dermatol Clin [Internet]. 2008 [citado el 17 de enero del 2020]; 26
(2): 221-9. Disponible en: https://doi.org/10.1016/j.det.2007.11.007.
12. Heukelbach
J, Chichava OA, Rodriguez
de Oliveira A, Häfner K, Walther
F, Morais de Alencar CH, et
al. Interruption and Defaulting
of Multidrug Therapy against Leprosy: Population-Based Study in Brazil’s Savannah Region. PLoS Negl Trop
Dis [Internet]. 2011 [citado el 30 de diciembre del
2019]; 5(5): e1031. Disponible en: https://doi.org/10.1371/journal.pntd.0001031.
13. Good
BJ. Medicina, racionalidad y experiencia: una perspectiva antropológica.
Barcelona: Bellaterra Ediciones Barcelona; 2003.
14. Van
Brakel WH , Sihombing
B, Djarir
H, Beise
K ,
Kusumawardhani L , Yulihane R, et
al. Disability in people
affected by leprosy: the role of impairment, activity, social participation, stigma and discrimination. Glob
Acción para la Salud [Internet]. 2012 [citado el 10 de
diciembre del 2019]; 5:10. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3402069.
15. Naaz
F, Mohanty PS, Bansal AK, Kumar D, Gupta UD. Challenges Beyond Elimination in Leprosy. Int J
Mycobacteriol [Internet]. 2017 [citado el 10
de diciembre del 2019]; 6(3):222-8. Disponible en: http://www.ijmyco.org/text.asp?2017/6/3/222/211929.
16. Sermrittirong
S, Van Brakel W, Kraipui N,
Traithip S, Bunders-Aelen
J. Comparing the perception of community members towards leprosy and tuberculosis stigmatization.
Lepr Rev. 2015; 86(1): 54–61.
17. Valsa A, Longmore M, Ebenezer M, Richard
J. Effectiveness of Social Skills
Training for reduction of self-perceived Stigma in Leprosy Patients in rural India -
a preliminary study. Lepr Rev. 2012; 83(1): 80- 92.
18. Adhikari
B, Kaehler N, Chapman RS, Raut
S, Roche P. Factors Affecting
Perceived Stigma in Leprosy Affected Persons in Western Nepal. PLoS
Negl Trop Dis
[Internet]. 2014 [citado el 7 de diciembre del 2019]; 8(6): e2940. Disponible
en: https://doi.org/10.1371/journal.pntd.0002940.
19. Susanti
IA, Mahardita
NGP, Alfianto
R , Sujana IMIWC , Siswoyo , Susanto T. Social stigma, adherence to medication
and motivation for healing: A cross-sectional study of leprosy patients at Jember Public Health
Center, Indonesia. J Taibah Univ
Med Sci [Internet]. 2017
[citado el 5 de diciembre del 2019]; 13 (1): 97-102. Disponible en: https://doi.org/10.1016/j.jtumed.2017.06.006.
20. Li J, Yang L, Wang Y, Liu H, Cross H. How to improve early case detection in low endemic areas with
pockets of leprosy: a study of newly detected leprosy patients in Guizhou Province, People’s Republic of China. Lepr Rev. 2016; 87(1): 23-31.
21. Martins
RJ, Oliveira ME, Saliba SA, Saliba
SA, Ísper AJ. Sociodemographic
and epidemiological profile
of leprosy patients in an endemic region
in Brazil. Rev Soc Bras Med
Trop [Internet]. 2016 [citado el 5 de enero del
2020]; 49(6):777-780. Disponible en: http://dx.doi.org/10.1590/0037-8682-0069-2016.
22. Lira
KB, Leite
JJ, Maia DC, Freitas R , Feijão AR. Knowledge of the patients
regarding leprosy and adherence to treatment. Braz J Infect Dis [Internet]. 2012 [citado el 11 de enero del 2020];
16(5):472-5. Disponible en: http://dx.doi.org/10.1016/j.bjid.2012.04.002.
23. Matos
AMF, Coelho
ACO ,
Araújo LPT, Alves MJM, Baquero OS, Duthie MS, et al. Assessing epidemiology of leprosy and socio-economic distribution of cases. Epidemiol
Infect [Internet]. 2018 [citado el 7 de diciembre del 2019];
146(14): 1750-55. Disponible en: https://doi.org/10.1017/S0950268818001814.
24. Eysaguirre
CF. El proceso de incorporación de la medicina tradicional y alternativa y
complementaria en las políticas oficiales de salud [tesis de máster]. Lima:
Facultad de ciencias sociales, Universidad Mayor de San Marcos; 2016.
Disponible en: http://cybertesis.unmsm.edu.pe/handle/cybertesis/6274.
25. Cairns
W, Smith S. Leprosy: making
good progress but hidden challenges
remain. Indian J Med Res [Internet]. 2013 [citado el 11 de enero del 2020];
137:1-3. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3657869/.
26. Zhang F, Chen S, Sun Y, Chu T. Healthcare seeking behaviour and delay in diagnosis of leprosy in
a low endemic area of China. Lepr Rev [Internet]. 2009 [citado el 11 de enero del 2020];
80(4):416-23. Disponible en: https://www.lepra.org.uk/platforms/lepra/files/lr/Dec09/Lep416-423.pdf.
27. Walker SL, Withington SG, Lockwood DNJ. Leprosy. En: Farra J, Hotez P, Junghanss T, Kang G, Lalloo, White N, editores. Manson’s
Tropical Infectious Diseases
[Internet]. 23a ed. 2014 [citado el
12 de enero del 2020]. p 506-18 Disponible en: https://www.elsevier.com/books/mansons-tropical-infectious-diseases/9780702051012-
Financiamiento: La investigación fue financiada a través del Fondo
Concursable 2014 del Centro Nacional de Salud Pública del Instituto Nacional de
Salud de Perú.
Material suplementario: Disponible en la versión electrónica de
la RPMESP.
Citar como: Osorio-Mejía C, Falconí-Rosadio
E, Acosta J. Sistemas de interpretación, itinerarios y repertorios terapéuticos
de pacientes con lepra en un país con baja prevalencia. Rev
Peru Med Exp Salud Publica. 2020;37(1):25-31. Doi: https://doi.org/10.17843/rpmesp.2020.371.4820.
Correspondencia: Carmen Edith Osorio Mejía; Av. Defensores del Morro 2268,
Chorrillos. Lima, Perú; caome22@gmail.com
Contribuciones de autoría: JA y EFR han participado en la concepción y diseño
del estudio. JA y COM participaron en la recolección, análisis de los datos y
redacción del artículo. Además, JA participó en la obtención de financiamiento.
Los tres autores aprobaron la versión final del artículo.
Conflictos de interés: Los autores declaran que no tienen ningún conflicto
de interés en relación con esta publicación.
Recibido:
20/09/2019
Aprobado:
22/01/2020
En línea:
19/03/2020